Чума лечится. Причины распространения, симптомы и лечение чумы у человека. Чёрная смерть Европы
Чума — это тяжелое заболевание инфекционной природы, протекающее с повышением температуры тела, поражением легких и лимфоузлов. Часто на фоне этого недуга развивается воспалительный процесс во всех тканях организма. Заболевание отличается высоким порогом летальности.
Историческая справка
За всю историю современного человечества не было такого безжалостного недуга, как чума. До сегодняшних дней дошла информация о том, что в древности заболевание уносило жизни большого количества людей. Эпидемии обычно начинались после прямых контактов с зараженными животными. Часто распространение недуга превращалось в пандемию. Истории известны три таких случая.
Первый получил название Юстинианова чума. Этот случай пандемии был зафиксирован на территории Египта (527-565 гг.). Вторую назвали Великой. Чума в Европе свирепствовала на протяжении пяти лет, забрав с собой жизни порядка 60 миллионов человек. Третья пандемия случилась в Гонконге в 1895 году. Позднее она перешла на территорию Индии, где погибло более 10 миллионов человек.
Одна из крупнейших эпидемий была во Франции, где в то время жил известный экстрасенс Нострадамус. Он пытался бороться с «черной смертью» с помощью фитотерапии. Флорентийский ирис, опилки кипариса, гвоздику, алоэ и ароматный аир он смешивал с лепестками роз. Из получившейся смеси экстрасенс делал так называемые розовые пилюли. К сожалению, чума в Европе поглотила его жену и детей.
Многие города, где царила смерть, подвергались полному сожжению. Врачи, пытаясь помочь заболевшим, одевались в противочумные доспехи (кожаный длинный плащ, маска с длинным носом). В маску врачи помещали различные травяные сборы. Ротовую полость натирали чесноком, а в уши втыкали тряпки.
Почему развивается чума?
Вирус или недуга? Данное заболевания вызывается микроорганизмом под названием Yersonina pestis. Эта бактерия сохраняет жизнеспособность в течение продолжительного отрезка времени. Она проявляет устойчивость к процессу нагревания. К факторам внешней среды (кислород, солнечные лучи, изменение кислотности) бактерия чумы достаточно чувствительна.
Источником заболевания выступают дикие грызуны, в обычно крысы. В редких случаях переносчиком бактерии служит человек.
Все люди обладают естественной восприимчивостью к инфекции. Патология может развиться на фоне заражения абсолютно любым путем. Постинфекционный иммунитет относительный. Однако повторные случаи заражения обычно протекают в неосложненной форме.

Какими признаками характеризуется чума: симптомы недуга
Инкубационный период заболевания составляет от 3 до приблизительно 6 дней, но в условиях пандемии он может сократиться до суток. Чума начинается остро, сопровождается резким повышением температуры, Больные жалуются на дискомфорт в суставах, рвоту с примесями крови. В первые часы заражения наблюдаются признаки Человек становится чрезмерно активным, его преследует стремление куда-то бежать, затем уже возникают галлюцинации и бред. Внятно говорить и передвигаться заразившийся не может.
Из внешних симптомов можно отметить гиперемию лица, Выражение лица принимает характерный страдальческий вид. Язык постепенно увеличивается в размерах, на нем появляется белый налет. Также отмечают возникновение тахикардии, понижение АД.
Медики выделяют несколько форм этого заболевания: бубонную, кожную, септическую, легочную. Каждый вариант отличается характерными признаками. О них мы поговорим далее в материалах этой статьи.

Бубонная чума
Бубонная чума — это самая распространенная форма болезни. Под бубонами понимаются специфические изменения лимфоузлов. Они, как правило, носят единичный характер. Первоначально в области лимфоузлов отмечается болезненность. Через 1-2 дня они увеличиваются в размерах, приобретают тестообразную консистенцию, температура резко повышается. Дальнейшее течение заболевания может привести как к самостоятельному рассасыванию бубона, так и к формированию язвы.
Кожная чума
Для этой формы патологии характерно возникновение карбункулов в той области, где возбудитель внедрился в организм. Заболевание чума сопровождается образованием на коже болезненных пустул с красноватым содержимым. Вокруг них располагается область инфильтрации и гиперемии. Если пустулу вскрыть самостоятельно, на ее месте возникает язва с желтым гноем. Через некоторое время дно покрывается черным струпом, который постепенно отторгается, оставляя после себя рубцы.
Легочная чума
Легочная чума — это наиболее опасная форма недуга с эпидемической точки зрения. Инкубационный период насчитывает от нескольких часов до двух суток. На второй день после заражения появляется сильный кашель, возникает болезненность в области груди, одышка. На рентгенограмме обнаруживаются признаки воспаления легких. Кашель обычно сопровождается пенистыми и кровянистыми выделениями. При ухудшении состояния наблюдаются нарушения сознания и функционирования главных систем внутренних органов.

Септическая чума
Заболевание характеризуется стремительным развитием. Септическая чума — это редкая патология, которая отличается появлением кровоизлияний в кожу и слизистые оболочки. Постепенно нарастают симптомы общей интоксикации. От распада клеток бактерий в крови повышается содержание токсических веществ. В результате состояние пациента резко ухудшается.
Диагностические мероприятия
Ввиду особой опасности этой патологии и высокой восприимчивости к бактериям, выделение возбудителя проводится исключительно в лабораторных условиях. Специалисты делают забор материала из карбункулов, мокроты, бубонов и язв. Допускается выделение возбудителя из крови.
Серологическая диагностика осуществляется с помощью следующих тестов: РНАГ, ИФА, РНГА. Возможно выделение ДНК возбудителя посредством ПЦР. К неспецифическим методам диагностики относят анализы крови и мочи, рентгенографию легких.

Какое требуется лечение?
Пациентов с диагнозом «чума», симптомы которой проявляются в течение нескольких суток, помещают в специальные боксы. Как правило, это одноместная палата, оснащенная отдельной туалетной комнатой и обязательно с двойными дверями. Этиотропная терапия проводится антибиотиками в соответствии с клинической формой недуга. Продолжительность курса лечения обычно составляет 7-10 дней.
При кожной форме прописывают «Ко-тримоксазол», при бубонной — «Левомицетин». Для лечения легочного и септического варианта заболевания используют «Стрептомицин» и «Доксициклин».
Дополнительно проводится симптоматическая терапия. Для снижения температуры используют жаропонижающие средства. Чтобы восстановить кровяное давление, назначают стероидные гормоны. Иногда требуется поддержка работы легких и замещения их функций.

Прогноз и последствия
В настоящее время при условии соблюдения рекомендаций врача по лечению смертность от чумы достаточно низка (5-10 %). Своевременная медицинская помощь и профилактика генерализации способствуют выздоровлению без серьезных последствий для здоровья. В редких случаях диагностируют скоротечный сепсис, который плохо поддается лечению и нередко приводит к летальному исходу.
Чума – это тяжелое инфекционное заболевание, относящееся к карантинным заболеваниям. Вызывается бактерией иерсинией (Iersinia pestis). Возбудитель чумы был открыт в 1894 г. независимо французским учёным А. Йерсеном (1863-1943) и японским учёным С. Китазато (1852-1931). Чумной микроб чувствителен к воздействию обычных дезинфицирующих средств и кипящей воде погибает в течение 1 мин. Однако, в трупах животных он может сохраняться до 60 дней, хорошо переносит низкие температуры и замораживание.
Эпидемии чумы
Эпидемии «черной смерти» в прошлом уносили жизни множества людей в различных странах мира. Первая пандемия чумы, вошедшая в литературу под названием «юстиниановой чумы», возникла в VI веке в Восточной Римской империи. Во время этой пандемии за 50 лет погибло около 100 млн. человек. Вторая пандемия началась в XIV веке в Крыму, быстро распространившись на Средиземноморье и Западную Европу. За 5 лет эпидемии умерло около 60 млн. человек. В конце XIX веке возникла третья пандемия, начавшаяся в Гонконге, виновниками которой стали крысы с морских судов. Это привело к вспышке эпидемий более чем в 100 портах многих стран. В одной Индии эта эпидемия унесла 12 млн. жизней. В России эндемичными по чуме регионами являются Прикаспийская низменность, а также Восточно-Уральский регион, Ставрополье, Забайкалье и Алтай.
Симптомы чумы
Инфекцию переносят чаще всего грызуны - крысы и мыши, а также белки и дикие собаки. Чума передается людям через укус зараженного животного или блох, живущих на нем. Заразиться можно также контактным и воздушно-капельным путями от больного человека. Инкубационный период чумы обычно составляет от 2 до 5 дней, реже от нескольких часов до 12 дней. Заболевание начинается с озноба, резкого повышения температуры до 390С, пульс учащается, артериальное давление падает. Наблюдается бред, спутанность сознания, нарушения координации.
Существует несколько форм чумы: бубонная, легочная, септическая и легкая (т.н. малая чума). При бубонной форме увеличиваются лимфатические узлы (бубоны), становятся крайне болезненными, твердыми, но не горячими (окружены отекшей тканью). Могут увеличиваться печень и селезенка, что заметно при осмотре. Лимфоузлы заполняются гноем и могут вскрываться. Смерть больного при бубонной форме чумы без лечения наступает между третьим и пятым днем болезни. Погибает более 60% заболевших.
При легочной чуме происходит поражение легких. В первые 24 часа у больного проявляется кашель, сначала прозрачная мокрота вскоре окрашивается кровью. Больной умирает в течение 48 часов, эффективно только лечение, начатое на самых ранних этапах развития болезни. При септической форме микробы распространяются с кровью по всему телу, и человек погибает максимум в течение суток. В районах, эндемичных по чуме, может наблюдаться малая форма чумы. Проявляется увеличением лимфатических узлов, повышением температуры тела, головной болью; эти симптомы проходят в течение недели.
Лечение чумы
Для диагностики чумы проводят: лабораторный посев и выделение бактерий из крови, мокроты или ткани лимфоузлов; иммунологическую диагностику; ПЦР (полимеразную цепную реакцию). При подозрении на чуму больного изолируют, для персонала обязательно ношение противочумных костюмов. После выписки человек в течение 3 месяцев находится под наблюдением врачей. Если лечение начато своевременно, то чума достаточно успешно лечится соответствующими антибиотиками. Противочумная вакцина существует, однако на 100% от заболевания не защищает. Заболеваемость среди вакцинированных снижается в 5-10 раз, и само заболевание протекает в более легкой форме.
Вопросы и ответы по теме "Чума"
Вопрос: Можно ли вылечить чуму самостоятельно?
Ответ: Лечение любой формы чумы самостоятельно совершенно исключено.
Зоонозная природно-очаговая бактериальная инфекция, характеризующаяся лихорадкой, тяжелой интоксикацией, серозно-геморрагическим поражением лимфатической системы, легких и других органов, сепсисом и высокой летальностью. Легкость заражения, наличие многих механизмов передачи, скорость распространения, тяжелое течение, высокая летальность - особенности, которые позволяют отнести чуму к тем инфекционным заболеваниям, которые оказались способны серьезным образом влиять на здоровье населения и быстро распространяться в международных масштабах; эти заболевания вошли в перечень событий, которые могут создавать чрезвычайную ситуацию в сфере здравоохранения, и поэтому подпадают под регуляцию Международными медико-санитарными правилами 2005 года.
Человечеству известны такие опустошительные пандемии чумы:
- в 527-565 гг. имела место "юстинианова чума" (эпидемия в странах Средиземноморья, Византийской империи при императоре Юстиниане), по приблизительным оценкам умерло до 45-50 млн. человек, хотя отдельные авторы пишут о 100 млн. погибших;
- в 1334 в Китае началась вторая пандемия - "черная смерть", которая привела к ощутимому вымиранию населения в Европе и Азии, погибло около 50-60 млн. человек;
- в 1894 из Китая началась третья пандемия и за 20 лет охватила все континенты, унеся жизни 10 млн. человек; тогда же Ерсен и Китазато выделили возбудителя чумы.
В XX в. случаи чумы случались не так часто (с 1958 по 2010 гг. в мире зафиксировано около 50 тыс. случаев чумы, последняя вспышка произошла в 2010 г. в Перу), однако из-за имеющихся природных очагов ликвидировать это заболевание полностью невозможно. Важнейшие природные очаги отмечают в Африке, Америке, Азии.
Возбудитель чумы - Yersinia pestis, принадлежит к роду Yersinia, семейства Enterobacteriaceae. На сегодня существует научное подтверждение того, что чумная палочка образовалась от возбудителя псевдотуберкулеза. Y. pestis - небольшая палочка овоидной формы, окрашивается биполярно, грамотрицательная, спор не образует, неподвижна, имеет капсулу, хорошо растет на простых питательных средах (МПБ, МПА при pH 7,0-7,2), температурный оптимум - 18-22 °С. Y. pestis стойкая к окружающей среде, хорошо переносит низкие температуры, может сохраняться в почве и воде до 9 месяцев, в трутах - до 6 месяцев, в содержимом бубонов - до 4 месяцев, длительно сохраняется в мокроте, но не выдерживает высушивание, при 55 °С погибает в течение 10-15 минут. Дезинфектанты, используемые в стандартных концентрациях, имеют надежное бактерицидное действие.
Чумовая палочка имеет сложную антигенную структуру (18-20 антигенов) и большое количество факторов агрессии. Вирулентность возбудителя определяет І фракция (поверхностная, капсульное вещество), которая образуется только в организме теплокровных животных, а также соматические антигены V и ІV. На сегодняшний день выделяют 3 биоварами Y. pes. с незначительными генетическими вариациями между ними: античный, средневековый и восточный; они циркулируют в определенных географических регионах. Бытует мнение, что последовательное появление этих биоваров и обусловило последовательность трех исторических пандемий чумы.
Согласно классическим представлениям, чума относится к природно-очаговым заболеваниям. Источником инфекции являются различные виды грызунов (около 300 видов), обитающих в степных и пустынных зонах (суслики, сурки, тарбаганы, песчанки, полевки и т.д.), а в антропургических ячейках - крысы и мыши. Чумовая палочка в природе сохраняется благодаря периодически возникающим эпизоотиям у грызунов. Основной механизм передачи инфекции - трансмиссивный, реализуется через блох. После заражения кровью инфицированного грызуна чумной микроб размножается в пищеварительной системе блохи, в дальнейшем формируется "чумной блок", когда чумные палочки накапливаются и заполняют просвет пищеварительного каната. При новом сосании крови блоха срыгивает микроорганизмы, которые накопились, что приводит к инфицированию другого грызуна или человека. Блоха после заражения становится опасной приблизительно через 5 дней и может хранить в себе возбудителя более 1 года.
Инфицирование возможно также вследствие охоты на грызунов с целью употребления их в пищу или для снятия ценного меха. Убой, свежевание туши животного может приводить к повреждению кожных покровов человека, способствовать попаданию возбудителя чумы с кровью больного животного. Употребление в пищу недостаточно термически обработанного мяса может приводить к алиментарному заражению человека чумой. Кроме грызунов в полупустынных зонах могут инфицироваться и болеть и некоторые другие виды животных, например верблюды. От больных верблюдов человек инфицируется при прямом контакте, из домашних животных чумой болеют кошки, которые также могут быть источником инфекции для человека; путь передачи - через царапины и укусы, хотя возможен и аэрогенный механизм заражения.
Особенно опасной для окружающих является больной легочной формой чумы, вследствие передачи возбудителя воздушно-капельным путем. Именно этот факт используют при применении чумы как биологического оружия, когда заражение большого количества людей возможно в результате распыления в воздухе аэрозоля, содержащего этот возбудитель. При других клинических формах чумы у людей контагиозность больных значительно ниже. Восприимчивость человека к чуме очень высока. Индекс контагиозности составляет почти 100%. Иммунитет стойкий, долговременный, антибактериальные и антитоксическое, преимущественно клеточный.
Y. pes. известна как одна из самых инвазивных бактерий. Адаптационные механизмы человека практически не приспособлены сопротивляться проникновению и развитию ее в организме. Поэтому чумная палочка очень быстро размножается. Бактерии в большом количестве производят факторы проницаемости (нейраминидазу, фибринолизин, коагулазу и др.), антифагины, снижающие фагоцитоз, факторы, подавляющие продукцию эндогенного у-интерферона, протеазу, которая активирует плазминоген и разрушает комплемент. Все это способствует быстрому и массивному лимфогенному и гематогенному диссеминированию в органы СМФ с последующей активацией макрофагов.
Важную роль в патогенезе септической чумы и ДВС-синдрома играет эндотоксин (липополицукрид). Выраженная антигенемия, выброс медиаторов воспаления, в том числе и шокогенных цитокинов, вызывают развитие микроциркуляторных расстройств, ДВС-синдрома с последующим развитием инфекционно-токсического шока.
Клиническая картина заболевания в основном определяется местом проникновения возбудителя - через кожные покровы, легкие или пищеварительный покров.
Схема патогенеза чумы имеет три стадии. Сначала возбудитель от места инокуляции лимфогенно проникает в регионарные лимфатические узлы, где кратковременно задерживается. При этом образуется первичный чумной бубон с развитием воспалительных, геморрагических и некротических изменений в лимфатических узлах. Бубоны достигают 5-8 см в диаметре; лимфатические узлы спаяны, тесто-подобной консистенции, неподвижные, на разрезе темно-красного цвета, с очагами некроза. Ткань вокруг бубона отечная. Как реакция на некроз развиваются гнойное воспаление и расплавление ткани лимфатического узла, появляются язвы. При лимфогенном распространении возникают новые бубоны второго, третьего порядка, в которых имеются те же морфологические изменения, что и в бубоне первого порядка. Гематогенное распространение приводит к быстрому развитию чумной бактериемии и септицемии, которые проявляются сыпью, множественными геморрагиями, гематогенным поражением лимфатических узлов, селезенки, вторичной чумной пневмонией, дистрофией и некрозом паренхиматозных органов. В стадии бактериемии развивается сильнейший токсикоз с изменениями реологических свойств крови, нарушениями микроциркуляции и геморрагическими проявлениями в различных органах. Микроциркуляторные расстройства вызывают изменения в сердечной мышце и сосудах, а также в надпочечниках, что провоцирует острую сердечнососудистую недостаточность. Селезенка септическая, резко увеличена (в 2-4 раза), дряблая, дает обильный соскоб пульпы с очагами некроза и лейкоцитной реакцией на некроз.
Вторичная чумная пневмония, развивающаяся в результате гематогенного эмболического занесения инфекции, имеет очаговый характер. В легких вследствие серозно-геморрагического воспаления появляется множество темно-красных очагов с участками некроза, где можно обнаружить большое количество возбудителей. Иногда при первичной инокуляции чумных микробов в кожу кроме бубона развиваются изменения в месте внедрения, т.е. возникает первичный аффект. Последний представлен чумной фликтеной (пузырем с серозно-геморрагическим содержимым) или чумным геморрагическим карбункулом. Между первичным аффектом и бубном появляется лимфангит. На месте карбункула наблюдают отек, уплотнение кожи, которая становится темно-красной; на разрезе видно кровянистое пропитывание всех слоев кожи, а также очаги некроза, окруженные скоплениями лейкоцитов. В дальнейшем карбункул покрывается язвами. Развивается септицемия с такими же изменениями в органах, как и при бубонной чуме.
При аэрогенном пути заражения первично поражаются альвеолы. У них развивается воспалительный процесс с элементами некроза - возникает плевропневмония. На разрезе ткань легкого серо-желтая, в начале заболевания отмечается полнокровие ткани, в просвете альвеол содержится серозно-геморрагический экссудат. Также развивается серозно-геморрагический плеврит. Впоследствии присоединяются стазы, кровоизлияния, развиваются очаги некроза и вторичного нагноения. Дальнейшая бактериемия сопровождается интенсивным токсикозом и развитием септико-геморрагических проявлений в различных органах и тканях. Появление антител при чуме наблюдают в поздние сроки заболевания.
Согласно Международной классификации болезней выделяют следующие формы чумы:
- бубонная чума с характерным развитием лимфаденита или чумного бубона;
- целлюлярно-кожная чума - острое инфекционное заболевание, проявляющееся тяжелой интоксикацией, поражением кожи, лимфатических узлов, легких и других органов;
- легочная чума - самая опасная форма чумы, обусловленная поражением легких; обычно больной умирает в течение 48 часов, эффективным бывает только лечение, начатое на самом раннем этапе;
- чумной менингит - редкая форма чумы, может развиться с самого начала заболевания, но обычно на фоне неграмотной антибактериальной терапии;
- первично-септическая чума - при таком виде чумы микробы распространяются гематогенно по всему телу, человек умирает в течение двух суток;
- другие формы чумы;
- чума неуточненная.
По степени тяжести различают: легкое (только у людей, родившихся в эндемических регионах, или у вакцинированных), средней тяжести, тяжелое течение. Инкубационный период длится 3-6 дней, иногда от нескольких часов до 1-2 дней, у вакцинированных - до 10 дней. Заболевания в тяжелых случаях начинается внезапно с озноба и повышения температуры тела до 39,5-40 °С. С первых часов больные жалуются на сильную головную боль, вялость, головокружение, боли в мышцах. Лицо гиперемированное, глаза красные вследствие инъекции сосудов конъюнктивы. При тяжелом течении болезни черты лица заостряются, появляется цианоз, темные круги под глазами, выражение страдания и ужаса (facies pestica). Язык отечный, сухой, с трещинами, покрытый толстым слоем белого налета, увеличен в размерах. Небные миндалины также увеличены, набухшие, с язвами. Вследствие сухости слизистых оболочек ротовой полости, утолщения и сухости языка речь больных становится неразборчивой. На коже возможна петехиальная сыпь. Пульс частый (до 120-140 в 1 минуту), слабого наполнения, часто аритмичный, иногда нитевидный. Тоны сердца глухие, границы расширены. AД снижается, нередко наступает коллапс, возникает ИТШ. Выражена одышка. Живот вздут, болезненный, увеличены печень и селезенка. В тяжелых случаях возможны кровавая рвота, жидкий стул с примесью слизи и крови. Уменьшается диурез.
Вследствие поражения ЦНС меняется поведение больного. Появляются беспокойство, суетливость, лишняя подвижность, тремор языка. Речь становится неразборчивой, походка - шаткой, нарушается координация движений. Иногда окружающие воспринимают такого больного как пьяного. Уже в первые сутки болезни помрачается сознание, возникает бред, галлюцинации.
При легком течении и средней степени тяжести соответственно уровень лихорадки и интоксикации меньше. На фоне этих общих проявлений чумы развиваются поражения, свойственные различным клиническим формам.
Бубонная чума возникает чаще (80% случаев заболевания чумой), сопровождается развитием лимфаденита. Болезнь начинается остро с повышения температуры тела до 39,5-40 °С и сильной локальной боли в месте образования бубона. Эта боль затрудняет движения и заставляет больного ограничивать их, приобретать неудобное положение. Чаще поражаются подмышечные, бедренные и паховые лимфатические узлы, что обусловлено частой инокуляцией возбудителя в кожу нижних и верхних конечностей, более доступных для укуса блохи. В процесс вовлекается вся топографо-анатомическая группа лимфатических узлов и прилегающие ткани. Лимфатические узлы увеличиваются в размерах; сначала они контурируются, выступают над кожей, при пальпации безболезненны. Кожа над бубоном горячая на ощупь, натянутая, блестящая, красного цвета, со временем становится багрово-синюшной. Постепенно развиваются отек подкожной жировой клетчатки и периаденит, вследствие чего лимфатические узлы сливаются в сплошной конгломерат. Сформированный бубон не имеет четких контуров, неподвижный, резко болезненный при пальпации. В центре бубона пальпируются хрящевидные образования, по периферии - мягкий отек. Размеры бубона - 1-10 см в диаметре. Лимфангит отсутствует. Завершение бубона разное - рассасывание, нагноение, склерозирование.
Довольно часто на 6-8-й день болезни бубон может нагнаиваться. Кожа над ним приобретает сине-бурую окраску и становится тонкой, в центре появляется флуктуация, впоследствии образуется свищ, через который выделяется гнойно-кровянистая жидкость. Обратный процесс в бубоне длится 3-4 недели. С момента вскрытия бубона состояние больного улучшается. Если антибактериальная терапия начата своевременно, наступает полное рассасывание или склерозирование бубона.
Тяжелое течение имеют бубоны, расположенные в области шеи. Подмышечные бубоны при угрозе прорыва в легкие представляют опасность развития вторично-легочной чумы. В случае преодоления возбудителем лимфатического барьера он попадает в общий кровоток и приводит к генерализации инфекционного процесса с образованием очагов инфекции во внутренних органах. Развиваются другие клинические формы чумы.
Целлюлярно-кожная чума случается редко (3-4%). В месте внедрения возбудителя возникает красное болезненное пятно, быстро и последовательно превращающееся в папулу, везикулу и пустулу с темно-кровянистым содержимым, окруженную зоной багрового вала. На месте пустулы образуется язва с желтым дном, которая впоследствии покрывается темным струпом. Язва резко болезненна, заживает медленно с образованием рубца. Одновременно происходит развитие регионарного бубона с соответствующими лихорадочно-интоксикационными проявлениями.
Легочная чума как при первичном, так и вторичном поражении имеет схожую клинику. Поражение легких является самым опасным как в эпидемиологическом, так и в клиническом отношении. Болезнь характеризуется чрезвычайно тяжелым течением и высокой летальностью. Инкубационный период длится от нескольких часов до 1-2 дней. Болезнь начинается внезапно, с быстрого повышения температуры тела до 39,5-40 °С и выше, сопровождается ознобом, нестерпимой головной болью, рвотой. Уже с первых часов заболевания появляются резкая боль в груди, кашель, одышка, бред. Кашель вначале сухой, но очень быстро становится влажным с выделением слизистой прозрачной мокроты. Впоследствии она становится жидкой, пенистой, кровянистой и потом кровавой. Количество мокроты варьирует от нескольких плевков ("сухая чума") до значительного ее выделения (400-500 мл и более в сутки). Быстро нарастают одышка, тахикардия (пульс - 120-140 в 1 минуту). Физикальные данные со стороны легких в этот период не соответствуют тяжелому состоянию больного. Дыхание становится жестким, аускультативным у некоторых больных можно обнаружить крепитации или мелкопузырчатые хрипы. В период разгара нарастает интоксикация. Резко нарушается сознание, усиливается возбуждение больных, возникают бред, галлюцинации. Пульс частый, аритмичный, АД снижается. Выражены одышка (частота дыхания - 40-60 в 1 минуту) и тахипноэ. Лицо одутловатое, с цианозом, появляется петехиальная сыпь и массивные кровоизлияния в кожу. Выделяется большое количество кровавой мокроты. В легких определяют признаки пневмонии - локальное притупление перкуторного звука, обильные мелкопузырчатые влажные хрипы. При рентгенологическом исследовании выявляют множественные мелкие очаги пневмонии, местами сливающиеся. Лобарных поражений при чуме в легких не наблюдают. В терминальной стадии развивается сопорозное состояние вследствие отека-набухания головного мозга (ОНГМ). Кожа приобретает синюшный оттенок из-за наличия кровоизлияний. Лицо обретает землистый оттенок, черты его заострены, глаза западают. На лице выражение ужаса. Дыхание поверхностное, пульс нитевидный, AД снижается до критических цифр. Развиваются прострация, кома. Больные умирают на третий-пятый день от начала болезни вследствие острой дыхательной недостаточности и инфекционно-токсического шока.
Редко (1-3%) наблюдается септическая чума , преимущественно у лиц старше 60 лет. Уже с первых часов болезни появляются признаки ИТШ, который и является причиной смерти больного. Инкубационный период длится несколько часов. Развитие болезни бурное. Начало внезапное: быстро помрачается сознание, появляются возбуждение, дезориентация, невнятная речь, тремор языка, рук, шаткая походка. Лицо одутловатое, гиперемированное. Быстро прогрессируют симптомы болезни. Бубоны не успевают образоваться. Через несколько часов от начала заболевания на фоне тяжелейшей интоксикации развивается геморрагический синдром с массивными кровоизлияниями в кожу и слизистые оболочки. Появляются носовые, легочные, маточные кровотечения, кровавая рвота, кровь в испражнениях, макрогематурия. Очень быстро присоединяется пневмония. Часто развивается менингоэнцефалит (именно тогда этот вариант нужно шифровать как чумной менингит согласно МКБ-10). Нарастают проявления ИТШ, ОСН и ОДН: тахикардия, нитевидный пульс, снижение AД, одышка, тахипноэ. Больные умирают в течение 1-3 суток.
Форма, возникающая при алиментарном заражении, случается очень редко. Согласно МКБ-10 она относится к другим формам чумы. Некоторые авторы склонны рассматривать ее как проявление септической формы. Клиническими признаками являются режущая боль в животе, тенезмы, тошнота, рвота, кровавый понос. В Юго-Восточной Азии описывают фарингальную форму чумы, которая тоже принадлежит к другим формам чумы. Входными воротами служит слизистая оболочка ротовой части горла, образуются подчелюстные бубоны. В природном очаге чумы описано даже субклиническое течение болезни; у контактных лиц иногда обнаруживают фарингальное бактерионосительство.
Как лечить чума?
Лечение чумы непременно требует госпитализации. Госпитализация производится в специализированные стационары, расположенные в строгом противоэпидемическом режиме. При подозрении на чуму немедленно назначают этиотропную терапию без ожидания результатов лабораторного подтверждения. Чем раньше начата этиотропная терапия, тем благоприятнее прогноз заболевания. Основным препаратом для лечения чумы у взрослых, согласно рекомендациям ВОЗ, является стрептомицин. Его вводят внутримышечно или внутривенно в течение 7-14 дней или не менее чем до 5-го дня нормальной температуры тела. Суточную дозу 2,0 г превышать не рекомендуется.
При отсутствии выраженной острой почечной недостаточности (ОПН) возможно применение гентамицина, который вводится внутривенно в течение 10 дней. При невозможности применения аминогликозидов из-за их непереносимости или тяжелой ОПН показан доксициклин перорально в течение 10 дней. В случае резистентности возбудителя чумы к стрептомицину и доксициклину назначают левомицетина сукцинат (особенно при чумном менингите) или хлорамфеникол (левомицетин) также перорально.
Объем патогенетической терапии обусловлен клинической формой и степенью тяжести болезни. В случае развития инфекционно-токсического шока лечение проводят согласно современным рекомендациям. Обязательна дезинтоксикационная терапия. Внутривенно вводят реополиглюкин, 5%-й раствор глюкозы, солевые растворы, диуретики, а при необходимости и глюкокортикостероиды. Необходимыми мерами являются коррекция сердечнососудистой деятельности, поддержка дыхания, строгий контроль за водным балансом. Для борьбы с токсикозом в последние годы применяют плазмаферез.
С какими заболеваниями может быть связано
Осложнения чумы зависят от клинической формы. При бубонной чуме возможно присоединение вторичной инфекции с развитием , а также развитие вторичной . Течение легочной чумы осложняется геморрагическим отеком легких, острой дыхательной недостаточностью и инфекционно-токсическим шоком. При септической чуме могут развиваться ИТШ, острая сердечная недостаточность (ОСН), кровотечения.
При отсутствии адекватного лечения летальность при бубонной чуме достигает 70%, а при лечении - 10-20%. Смертность при легочной чуме в случае лечения составляет 30-50%, а при его отсутствии - 100%. Летальность при септической чуме при отсутствии лечения тоже составляет 100%.
Лечение чумы в домашних условиях
Лечение чумы проводится исключительно в условиях медицинского стационара, где больному обеспечивается надлежащий уход и тем самым обеспечивается его изоляция от здоровых людей.
Выписку реконвалесцентов проводят после полного клинического выздоровления и трехкратного отрицательного результата бактериологического исследования (мазков из ротовой части горла, мокроты), но не ранее чем через 4 недели с момента выздоровления при бубонной форме и 6 недель - при легочной.
Какими препаратами лечить чума?
Этиотропная терапия:
- - по 1,0 г каждые 12 часов внутримышечно или внутривенно в течение 7-14 дней или не менее чем до 5-го дня нормальной температуры тела; не рекомендуется превышать суточную дозу препарата в 2,0 г;
- - из расчета суточной дозы по 0,002 г/кг массы тела, что разделяется на три равные части и вводится каждые 8 часов внутривенно в течение 10 дней; применение допустимо при отсутствии выраженной ОПН;
- - по 0,1 г 2 раза в сутки или внутрь в течение 10 дней; актуально при невозможности применения аминогликозидов из-за их непереносимости или тяжелой ОПН;
- - по 0,5-1,0 г каждые 6 часов; актуально в случае резистентности возбудителя чумы к стрептомицину и доксициклину, а также при чумном менингите
- - по 0,5-1,0 г каждые 6 часов; актуально в случае резистентности возбудителя чумы к стрептомицину и доксициклину, а также при чумном менингите.
Дезинтоксикационная терапия:
- , 5%-й раствор глюкозы, солевые растворы, диуретики, глюкокортикостероиды вводят внутривенно;
Лечение чумы народными методами
Чума - агрессивное и стремительно развивающееся заболевание, применение народных средств в лечении которого может оказаться тем самым промедлением, которое впоследствии приведет к летальному исходу. Растительные экстракты не способны оказать достаточного действия на чумную палочку, тем более в короткие сроки, потому при любых беспокойных симптомах и малейшем подозрении на чуму рекомендуется срочно обращаться за медицинской помощью, а не испытывать рецепты народной медицины.
Лечение чумы во время беременности
Чума - заболевание, характеризующееся высоким токсическим эффектом, что для женщины в положении обычно означает выкидыш. Лечение чумы у беременной женщины, прежде всего, преследует цель сохранения жизни матери. После прерывания беременности лечение производится по стандартной схеме.
Планирование беременности и ее течение должно быть тем периодом в жизни женщины, когда она всячески оберегает себя от негативных воздействий. Чума на сегодняшний день
не представляет опасности для жителей нашего региона, за исключением риска ее завоза из энзоотических очагов и из-за рубежа. Предотвращение тому осуществляют работники различных противочумных учреждений. Для немедленной защиты в условиях вспышки заболевания ВОЗ проводить прививку не рекомендует. Вакцинация применяется только как профилактическая мера для групп повышенного риска (например, для сотрудников лабораторий). В случае возникновения чумы среди населения употребляют противоэпидемические мероприятия, направленные на локализацию и ликвидацию эпидемического очага. Они включают:
- выявление больных и госпитализацию их в специальные палаты-боксы с особой вентиляцией и строгим противоэпидемическим режимом;
- установление территориального государственного карантина при случаях легочной чумы и обычного карантина при других формах без легочных поражений;
- выявление и изоляцию всех лиц, которые были в контакте с больными (их изолируют в провизорные медицинские учреждения на 6 суток и проводят экстренную профилактику антибиотиками - ципрофлоксацином или доксициклином в течение 6 дней);
- проведение подворных обходов для выявления больных с лихорадкой и их госпитализации в провизорные отделения;
- окончательную дезинфекцию в очаге чумы дезинфицирующими средствами и с помощью паровых и пароформалиновых камер, а также дезинсекцию и дератизацию на территории населенного пункта и вокруг него.
Персонал работает в защитных костюмах для работы с возбудителями IV категории (противочумных костюмах). В энзоотических очагах чумы большое значение имеет санитарно-просветительская работа.
В клиническом анализе крови обнаруживают значительный лейкоцитоз со сдвигом формулы влево, увеличение СОЭ. В моче - белок, эритроциты, зернистые и гиалиновые цилиндры. Развивается олигурия.
Выявление в мазке овоидной грамотрицательной палочки, биполярно окрашенной, дает основание для установления предварительного диагноза чумы. ВОЗ рекомендует экспресс-анализы с импрегнированным субстратом действия для использования в полевых условиях с целью быстрого выявления у пациентов антигенов. Очень важно бактериологическое исследование: посев материала на агар Мартена или Хоттингера с натрия сульфитом,. Для изучения свойств возбудителя чумы с культурой, выделенной от больного, проводят биологические пробы (внутренне-брюшинное, подкожное, внутрикожное введение материала морским свинкам или белым мышам). Большую роль играют серологические исследования: РПГА, РГПГА, РНАг, РНАт, ИФА с моно- или поликлональными антителам. Для экспресс-диагностики применяют РИФ, результат получают через 15 минут. Этот тест имеет 100% чувствительность и специфичность.
Все исследования для выявления чумы проводят в лабораториях, приспособленных, согласно определению ВОЗ, для работы с возбудителями IV группы патогенности (в Украине это лаборатории особо опасных инфекций), работа в которых регламентирована специальными инструкциями. Взятие материала и направление его в лаборатории выполняют в костюме по правилам, установленным для карантинных инфекций.
Лечение других заболеваний на букву - ч
| Лечение чесотки |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается . Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, туляремия и натуральная оспа считается (ООИ).
Рис. 1. Картина «Триумф смерти». Питер Брейгель.
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.

Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.

Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
Php?post=4145&action=edit#
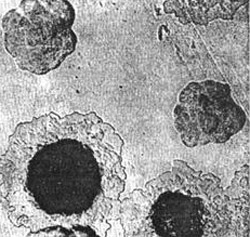
Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Резервуар инфекции
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.

Рис. 5. Грызуны — резервуар и источник возбудителя чумы.

Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.

Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.

Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
Пути заражения
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.

Рис. 9. На фото блоха на коже человека.

Рис. 10. На фото момент укуса блохи.
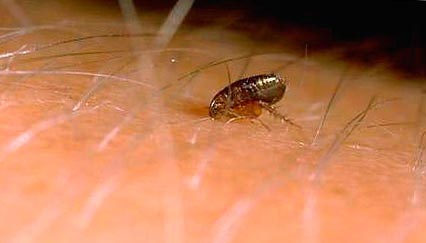
Рис. 11. Момент укуса блохи.
Переносчики возбудителя
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.

Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.

Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания. При размножении бактерий в кишечной трубке блохи под воздействием коагулазы (фермента, выделяемого возбудителями) образуется «пробка», которая препятствует поступлению крови человека в ее организм. В результате чего блоха срыгивает сгусток на кожные покровы укушенного. Инфицированные блохи остаются высокозаразными в течение от 7 недель и до 1 года.

Рис. 14. На фото вид укуса блохи – пуликозное раздражение.

Рис. 15. На фото характерная серия укусов блохи.

Рис. 16. Вид голени при укусах блох.

Рис. 17. Вид бедра при укусах блох.
Человек, как источник инфекции
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
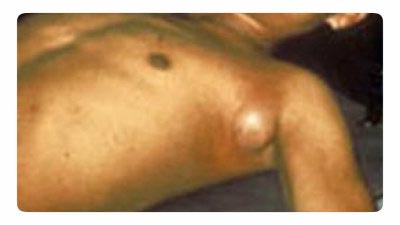
Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
- Острое начало, большие цифры температуры и ознобы.
- Миалгии (мышечные боли).
- Мучительная жажда.
- Сильное проявление слабости.
- Быстрое развитие психомоторного возбуждения («очумелыми» называют таких больных). На лице появляется маска ужаса («маска чумы»). Реже отмечается заторможенность и апатия.
- Лицо становится гиперемированным и одутловатым.
- Язык густо обложен белым налетом («меловой язык»).
- На коже появляются множественные геморрагии.
- Значительно учащается сердечный ритм. Появляется аритмия. Падает артериальное давление.
- Дыхание становится поверхностным и учащенным (тахипноэ).
- Количество выделяемой мочи резко снижается. Развивается анурия (полное отсутствие выделения мочи).

Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
Локальные формы заболевания
Кожная форма
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Бубонная форма
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.

Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.

Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.

Рис. 22. На фото бубонная форма чумы.
Распространенные (генерализованные) формы
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Первично-септическая форма
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Вторично-септическая форма заболевания
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.
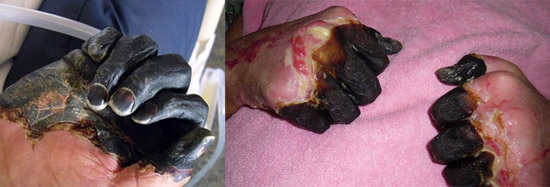
Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.

Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.

Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.

Рис. 26. Последствия ДВС-синдрома.
Внешнедиссеминированные формы заболевания
Первично-легочная форма
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Вторично-легочная форма
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Кишечная форма
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Бактериоскопия
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Посевы биологического материала
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с . Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Серологические методы
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.

Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.

Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.

Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Лечение, направленное на разные этапы развития патологического процесса
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации и развитии сепсиса.
Симптоматическое лечение
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению , которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.

Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
Статьи раздела "Особо опасные инфекции" Самое популярное









