Сердечная недостаточность. Причины, симптомы, признаки, диагностика и лечение патологии. Признаки острой сердечной недостаточности, как помочь при приступе и каковы симптомы перед смертью Средства при острой сердечной недостаточности
ГЛАВА 22 СРЕДСТВА, УВЕЛИЧИВАЮЩИЕ СОКРАТИМОСТЬ МИОКАРДА. СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Сократимость (инотропизм) - главная функция рабочих кардиомиоцитов. Благодаря ей сердце выполняет насосную функцию и доставляет к периферическим тканям необходимое для их нормаль-
ного функционирования количество крови. Снижение насосной функции сердца проявляется сердечной недостаточностью (острой и хронической). Для стимуляции сократимости миокарда применяют кардиотонические средства.
22.1. КАРДИОТОНИЧЕСКИЕ СРЕДСТВА
Кардиотонические средства (средства, увеличивающие сократимость миокарда, средства с положительным инотропным эффектом) действуют непосредственно на рабочие кардиомиоциты, стимулируя их сократительную активность.
Сокращение миоцитов - результат взаимодействия сократительных белков - актина и миозина (рис. 22-1). Их ассоциации препятствует тропонин С. Ионы Са 2+ ингибируют тропониновый комплекс и тем самым увеличивают ассоциацию актина и миозина (таким образом, сократимость кардиомиоцитов - кальцийзависимый процесс).
Движение ионов через клеточные мембраны происходит двумя основными способами: через ионные каналы (по электро-хими- ческому градиенту), и посредством активного транспорта (симпорт или антипорт вне зависимости от электрохимического градиента). Ионы Са 2+ входят в кардиомиоциты через кальциевые каналы (рецепторозависимые или потенциалозависимые), а выводятся из кардиомиоцитов при помощи кальций-натриевого антипорта (3 Na+ в обмен на 1 Са 2+). В цитоплазме кардиомиоцитов Са 2+ образует комплекс с кальмодулином. Кроме того, при помощи АТФ-зависимого транспортера, Са 2+ проходит через мембрану саркоплазматического ретикулума, где депонируется (секвестируется), связываясь с белком кальсеквестрином. Саркоплазматический ретикулум может секвестрировать значительные количества кальция. Десеквестрация Са 2+ из саркоплазматического ретикулума происходит через так называемые рианодиновые рецепторы (кальциевые каналы мембраны саркоплазматического ретикулума). Этот процесс стимулируют поступающие извне ионы Са 2+ . Процесс сокращения кардиомиоцитов происходит следующим образом. Деполяризация мембран кардиомиоцитов (открытие натриевых каналов и вход ионов Na+ в клетку) инициирует последующее открытие потенциалозависимых кальциевых каналов. Ионы Са 2+ входят из межклеточного пространства в кардиомиоциты и, стимулируя рианодиновые рецепторы саркоплазматического ретикулума, вызывают десеквестрацию Са 2+ . В цитоплазме ионы Са 2+
Рис. 22-1. Механизмы действия кардиотонических средств разных групп
связываются с тропонином С тропонин-тропомиозинового комплекса кардиомиоцитов и, изменяя конформацию этого комплекса, устраняют его тормозное влияние на взаимодействие актина и миозина. Это приводит к увеличению ассоциации актина и миозина. В результате этого взаимодействия кардиомиоцит сокращается.
Среди существующих в настоящее время кардиотонических средств можно выделить препараты, увеличивающие сократимость миокарда за счет увеличения концентрации Са 2+ в цитоплазме кардиомиоцитов (сердечные гликозиды, β 1 -адреномиметики, ингибиторы фосфодиэстеразы III типа), а также препараты, увеличивающие сократимость миокарда за счет увеличения чувствительности тропонина к ингиби- рующему действию Са 2+ - сенситайзеры кальция (левосимендан).
Традиционно кардиотонические средства подразделяют на две группы:
Сердечные гликозиды (кардиотонические средства гликозидной структуры);
Кардиотонические средства негликозидной структуры.
Сердечные гликозиды
Эта группа препаратов введена в медицинскую практику в 1785 году Уильямом Уитерингом. За более чем двухсотлетнюю историю применения сердечных гликозидов отношение к ним менялось от восторженного до скептического. До наших дней эта группа средств не утеряла значимости, хотя в настоящее время сердечные гликозиды не расценивают в качестве основной группы средств, применяемых при сердечной недостаточности.
Сердечные гликозиды - средства растительного происхождения, обладающие выраженным кардиотоническим действием. Их получают из растительного лекарственного сырья - наперстянки (пурпуровой, ржавой и шерстистой), строфанта (гладкого, Комбе), ландыша майского, горицвета весеннего, морского лука и др. В связи с этим сердечные гликозиды принято классифицировать по источникам получения.
Гликозиды наперстянки: дигоксин (дилакор*, диланацин*, ланикор*), ацетилдигоксин β (новодигал*), ла на т о - з и д С (цедигалан*), дигитоксин;
Гликозиды строфанта Комбе: у а б а и н ** (строфантин Г**);
Гликозиды ландыша майского: коргликон**, конваллатоксин ** .
Из перечисленных препаратов в настоящее время применяют только гликозиды наперстянки - дигоксин, ацетилдигоксин β и ланатозид, а также гликозид строфанта Комбе уабаин ** .
Молекула сердечного гликозида состоит из гликона (сахаристой части) и агликона, или генина (несахаристой части). Гликон состоит из моносахаридов, которых у разных гликозидов может быть от 1 до 4 (1 - у конваллятоксина**, 2 - у строфантина, по 3 - у дигоксина и дигитоксина и 4 - у целанида*). При попадании в организм происходит последовательное отщепление сахаридов от гликона и образование вторичных гликозидов, также обладающих фармакологической активностью. Этим обусловлена высокая продолжительность цир- куляции сердечных гликозидов в системном кровотоке (даже самых короткодействующих). Таким образом, гликон определяет преимущественно фармакокинетические свойства сердечных гликозидов (способность к кумуляции, всасывание, экскреция).
Агликон (несахаристая часть, генин) имеет стероидную структуру. Он состоит из циклопентанопергидрофенантрена, соединенного с ненасыщенным лактоновым кольцом. Эта часть сердечных гликози- дов (благодаря высокой липофильности) способна легко преодолевать гистогематические барьеры (в том числе - ГЭБ), вызывая различные фармакологические эффекты. Таким образом, агликон определяет преимущественно фармакодинамические свойства сердечных гликозидов.
Воздействуя на сердце, сердечные гликозиды вызывают положительный инотропный эффект (кардиотоническое действие), отри- цательный хронотропный, отрицательный дромотропный, а также положительный батмотропный эффекты.
Положительный инотропный эффект (от греч. inos - волокно, мускул, tropos -направление), кардиотоническое действиие - увеличение силы сердечных сокращений (усиление и укорочение систолы). В кардиомиоцитах после возбуждения клетки для восстановления потенциала покоя транспортный фермент магнийзависимая К + -, Na + -АТФаза осуществляет активный обменный транспорт (антипорт) Na + и К + в соотношении 3:2 (Na + выводится из кардиомиоцита, а К + активно транспортируется в кардиомиоцит). Сердечные гликозиды связываются с тиоловыми группами К+-, Na + -АТФазы, нарушая ее транспортную функцию. К + перестает доставляться в кардиомиоциты и его концентрация в клетке снижается (гипокалийгистия). Na + перестает выводиться из кардиомиоцитов и его концентрация увеличивается (гипернатрийгистия). Увеличение концентрации Na +
в кардиомиоцитах вызывает деполяризацию мембран кардиомиоцитов и приводит к открытию потенциалозависимых кальциевых каналов. Наряду с этим нарушается функция Na + -, Са 2+ -антипорта, что способствует накоплению Са 2+ в цитоплазме кардиомиоцитов (гиперкальцийгистия). Гиперкальцийгистия стимулирует десеквестрацию Са 2+ из саркоплазматического ретикулума и ингибирование тропонина С. Увеличивается ассоциация актина и миозина, т.е. сила сердечных сокращений.
Положительный инотропный эффект приводит к усилению и укорочению систолы, в результате чего увеличивается сердечный выброс.
Отрицательный хронотропный эффект (греч. ehronos - время) - брадикардия (урежение частоты сердечных сокращений). Этот эффект (наряду с укорочением систолы в результате положительного инотропного эффекта) приводит к удлинению диастолы. При этом создаются условия, благоприятствующие восстановлению энергетических ресурсов миокарда и удлиняется период коронарного кровотока. Таким образом, комбинация положительного инотропного и отрицательного хронотропного эффектов устанавливает более экономный режим работы сердца (с минимальным увеличением потребления миокардом кислорода).
Отрицательный дромотропный эффект (от греч. dromos - дорога) - снижение проводимости возбуждения. Под действием сердечных гликозидов скорость проведения возбуждения (по интернодальным пучкам) от синусового к атриовентрикулярному узлу снижается. Кроме того, существенно сокращается и проведение через атриовентрикулярное соединение (вплоть до полной атриовентрикулярной блокады).
Механизмы отрицательного хронотропного и отрицательного дромотропного эффектов сходны и в значительной степени зависят от способности сердечных гликозидов повышать тонус блуждающих нервов. Механизм ваготонического действия сердечных гликозидов состоит из трех компонентов.
Сердечные гликозиды проникают через ГЭБ и прямо стимулируют ядро блуждающего нерва.
Сердечные гликозиды инициируют кардио-кардиальный рефлекс. Стимулируя чувствительные окончания блуждающего нерва в миокарде, увеличивают афферентацию в продолговатый мозг и повышают тонус ядра блуждающего нерва.
Сердечные гликозиды инициируют барорецепторный прессорно-депрессорный рефлекс. Ввиду оказываемого гликозидами положительного инотропного эффекта, увеличивается сердечный выброс. Это приводит к стимуляции барорецепторов дуги аорты и каротидных клубочков. Увеличивается афферентация в ядро солитарного тракта, приводящая к увеличению тонуса ядра блуждающего нерва.
Повышение тонуса ядра блуждающего нерва приводит к увеличению нисходящих тормозных холинергических влияний (через М 2 -холинорецепторы) на узлы проводящей системы. Снижение автоматизма синусового узла («водитель ритма первого порядка») приводит к отрицательному хронотропному действию. Снижение проводимости через атриовентрикулярный узел приводит к отрицательному дромотропному действию.
Влияние сердечных гликозидов на автоматизм сердца неоднородно. Так, автоматизм водителей ритма сердечные гликозиды угнетают (за счет ваготонического действия). Автоматизм желудочков (типичных кардиомиоцитов и волокон Пуркинье) сердечные гликозиды повышают за счет прямого действия (гипокалийгистия, гиперкальцийгистия). Повышение автоматизма желудочков при передозировке сердечных гликозидов может приводить к образованию эктопических очагов и возникновению желудочковых экстрасистол.
Влияние сердечных гликозидов на возбудимость также неоднородно и зависит от доз. В малых дозах сердечные гликозиды снижают порог возбудимости миокарда (увеличивают возбудимость миокарда - поло- жительный батмотропный эффект, от греч. bathmos - порог). В больших дозах сердечные гликозиды понижают возбудимость миокарда.
Диуретическое действие - важный экстракардиальный эффект сердечных гликозидов. Оно связано с ингибированием К + -, Na + - АТФазы базальных мембран эпителиоцитов почечных канальцев. В результате этого снижается реабсорбция натрия и эквивалентных количеств воды. Кроме того, диурез может повышаться в виду уменьшения застойных явлений в почечной паренхиме и нормализации ее функционирования. В целом, применение сердечных гликозидов при сердечной недостаточности положительно отражается на гемодинамике: снижается застой в периферических тканях, уменьшаются периферические отеки, преднагрузка на сердце и одышка.
Общие показания к применению сердечных гликозидов - сердечная недостаточность (хроническая и острая) и тахисистолическая
форма мерцательной аритмии. Более детальные показания к применению сердечных гликозидов обусловлены инидивидуальными свойствами препаратов. Так, уабаин * целесообразно применять при острой сердечной недостаточности, поскольку его вводят только внутривенно, он имеет короткий латентный период (2-10 мин). Дигоксин можно применять как при острой сердечной недостаточности (внутривенное введение, латентный период 5-30 мин), так и при хронической сердечной недостаточности (прием внутрь, латентный период 30-120 мин), а также при тахисистолической форме мерцательной аритмии (прием внутрь).
К побочным эффектам сердечных гликозидов относят желудочковые экстрасистолы, атриовентрикулярную блокаду, тошноту, рвоту, диарею, расстройства зрения (в том числе ксантопсия - изменение цветоощущения в желтом и зеленом спектре); расстройства психики (возбуждение, галлюцинации), нарушения сна, головные боли.
Поскольку сердечные гликозиды - средства растительного происхождения, в процессе производства лекарственных препаратов проводят многократную биологическую стандартизацию как растительного сырья, так и препаратов. Это обусловлено тем, что растительное сырье содержит ферменты, превращающие гликозиды друг в друга (например, первичные «генуинные» гликозиды превращаются в более стойкие вторичные). Таким образом, активность разных гликозидов из одного и того же растительного сырья может существенно различаться. При биостандартизации проводят оценку активности сырья или препарата в сравнении со стандартным препаратом. Обычно активность препаратов определяют в опытах на лягушках и выражают в «лягушачьих ЕД». Одна лягушачья ЕД соответствует минимальной дозе стандартного препарата, в которой он вызывает остановку сердца в систоле у большинства подопытных лягушек. Так, 1 г листьев наперстянки должен содержать 50-66 лягушачьих ЕД; 1 г семян строфанта - 2 000 лягушачьих ЕД; 1 г дигитоксина - 8 000-10 000 лягушачьих ЕД; 1 г целанида - 14 000-16 000 лягушачьих ЕД; а 1 г строфантина - 44 000-56 000 лягушачьих ЕД. Реже для стандартизации используют кошачьи и голубиные ЕД.
Дигоксин (ланикор*) - гликозид наперстянки шерстистой (Digitalis lanata). Среди сердечных гликозидов его наиболее широко применяют в клинической практике. Препарат хорошо всасывается из ЖКТ (степень и скорость всасывания из таблеток, выпускаемых различными фирмами, варьирует). Биодоступность
дигоксина при введении внутрь составляет 60-85%. Связь с белками плазмы крови - 25-30%. Метаболизируется дигоксин только в небольшой степени и в неизмененном виде (70-80% от принятой дозы) выводится почками; t 1/2 - 32-48 ч. У больных с хронической почечной недостаточностью почечный клиренс дигоксина снижается (необходимо уменьшение дозы). Дигоксин назначают внутрь при хронической сердечной недостаточности и тахисистолической форме мерцательной аритмии, а также внутривенно при острой сердечной недостаточности. Кардиотонический эффект при приеме внутрь развивается через 1-2 ч и достигает максимума в течение 8 ч. При внутривенном введении действие наступает через 20-30 мин и достигает максимума через 3 ч. Действие после прекращения приема препарата при нормальной функции почек продолжается 2-7 дней. Ввиду длительного t 1/2 и способности связываться с белками плазмы, при применении дигоксина существует риск материальной кумуляции и интоксикации.

Ацетилдигоксин β (новодигал*) - ацетилированное производное дигоксина. По фармакодинамике и основным фармакокинетическим параметрам мало отличается от дигоксина. Всасывается в тонкой кишке. В процессе прохождения через кишечную стенку
практически полностью деацетилизируется, достигает системного кровотока уже в виде дигоксина. Ацетильная группа выполняет функцию переносчика и увеличивает резорбцию препарата.
Ланатозид С (целанид) - первичный (генуинный) гликозид из листьев наперстянки шерстистой (Digitalis lanata). Сходен с дигоксином. При введении внутрь имеет меньшую, чем дигоксин, биодоступность (30-40%). Связывается с белками плазмы крови на 20-25%. В ходе метаболических изменений ланатозида образуется дигоксин. Выводится почками в неизмененном виде, в виде дигоксина и метаболитов, t 1/2 - 28-36 ч. Применяют по тем же показаниям, что и дигоксин. Оказывает более «мягкий» эффект (лучше переносится пожилыми больными).
Дигитоксин - гликозид, содержащийся в листьях наперстянки пурпуровой (Digitalis purpurea). До недавнего времени его широко применяли в клинической практике. Липофильное неполярное соединение, поэтому полностью всасывается из ЖКТ (биодоступность - 95-100%). С белками плазмы крови связывается на 90-97%. При приеме внутрь латентный период составляет 2-4 ч, максимальный эффект развивается через 8-12 ч, продолжительность действия после однократно введенной дозы - 14-21 дней. Дигитоксин метаболизируется в печени и в виде метаболитов выводится с мочой. Кроме того, частично экскретируется с желчью в кишечник, где подвергается энтерогепатической рециркуляции (снова реабсорбируется и поступает в печень); t 1/2 составляет 4-7 дней. Применяют внутрь при хронической сердечной недостаточности и наджелудочковых тахиаритмиях. Вследствие перечисленных выше фармакокинетических особенностей (высокая степень связывания с белками плазмы, медленный метаболизм, длительная циркуляция в системном кровотоке) препарат обладает выраженной способностью к материальной кумуляции. В связи с этим при применении дигитоксина риск возникновения интоксикации гораздо выше, чем при применении других гликозидов наперстянки.
Уабаин ** (строфантин Г**) - гликозид из семян строфанта гладкого (Strophantus gratus) и строфанта Комбе (Strophantus Kombe), полярное соединение, практически не всасывается из ЖКТ, в связи с чем его вводят внутривенно. Имеет короткий латентный период (действие проявляется через 2-20 мин, достигая максимума через 30-120 мин и продолжается 1-3 дней). Связь с белками плазмы составляет около 40%, практически не метаболизируется в организме и выводится
почками в неизмененном виде. Применяют при острой сердечной недостаточности (или при хронической сердечной недостаточности III-IV функционального классов) и тахисистолической мерцательной аритмии в качестве средства скорой помощи. Вводят внутривенно медленно в растворе глюкозы. Ввиду относительно непродолжительной циркуляции в системном кровотоке, уабаин ** меньше, чем гликозиды наперстянки, кумулирует и создает риск возникновения интоксикации.
Коргликон* - препарат, содержащий ряд гликозидов из листьев ландыша (Convallaria majalis). По характеру действия и фармакокинетическим свойствам близок к строфантину. Оказывает несколько более продолжительное действие. Применяют при острой сердечной недостаточности. Вводят внутривенно медленно (в растворе глюкозы).
Вследствие выраженной способности сердечных гликозидов к материальной кумуляции и небольшой широты их терапевтического действия, при применении этой группы кардиотоников высок риск интоксикации.
Гликозидная интоксикация проявляется кардиальными и экстракардиальными нарушениями. К кардиальным проявлениям относят желудочковую экстрасистолию и атриовентрикулярную блокаду. Желудочковые экстрасистолы возникают в результате повышения автоматизма, вызываемого гипокалийгистией и гиперкальцийгистией. Частота их возникновения увеличивается при гипокалиемии и гипомагниемии, которую может вызвать применение петлевых и тиазидовых диуретиков. Желудочковые экстрасистолы могут протекать по принципу бигеминии (экстрасистола после каждого нормального сердечного сокращения) или тригеминии (экстрасистола после каждых двух нормальных сокращений сердца). Атриовентрикулярная блокада (частичная или полная) - результат отрицательного дромотропного действия, он обусловлен усилением вагусных влияний на сердце. Наиболее частая причина смерти при интоксикации сердечными гликозидами - фибрилляция желудочков (беспорядочные несинхронные сокращения отдельных пучков мышечных волокон с частотой 450-600 в минуту, быстро приводящие к асистолии - остановке сердца).
Наиболее эффективные средства при интоксикации гликозидами наперстянки - препараты антител к дигоксину. При желудочковых экстрасистолиях применяют блокаторы натриевых каналов класса
IB (фенитоин*, лидокаин), поскольку они действуют избирательно на желудочки, снижая автоматизм и не снижая сократимость, атриовентрикулярную проводимость. При атриовентрикулярной блокаде применяют атропин. Он блокирует М 2 -холинорецепторы сердца, препятствуя тормозному действию блуждающего нерва на атрио-вентрикулярную проводимость. Для восполнения дефицита ионов калия и магния применяют калия хлорид и комбинированные препараты калия и магния - панангин ** и аспаркам ** . Ионы магния активируют К + -, Na + -АТФазу, способствуя транспорту ионов калия в кардиомиоциты.
Для связывания ионов кальция в системном кровотоке внутривенно вводят динатриевую соль этилендиаминтетрауксусной кислоты (трилон Б). Для восстановления активности К+-АТФазы применяют донатор сульфгидрильных групп унитиол. Благодаря наличию сульфгидрильных (тиоловых) групп он связывается дисульфидными мостиками с гликозидом, освобождая тем самым тиоловые группы АТФазы (это приводит к восстановлению ее транспортной функции).
Кардиотонические средства негликозидной структуры
Эта группа средств появилась в клинической практике в 80-е годы прошлого века. В течение некоторого времени на эту группу возлагались надежды как на группу препаратов, способную заменить сердечные гликозиды (с этой целью были созданы негликозидные кардиотоники для приема внутрь - дофаминомиметик ибопамин, ингибитор фосфодиэстеразы-III милринон*). Однако в тех дозах, в которых применяют негликозидные кардиотоники, их побочные и токсические эффекты выражены ярче и проявляются чаще, чем у сердечных гликозидов. При длительном применении негликозидные кардиотоники повышают летальность. В связи с этим в настоящее время группа кардиотонических средств негликозидной структуры применяется в качестве средств скорой помощи (кратковременно) при острой (декомпенсированной) сердечной недостаточности. По механизму действия их классифицируют на три группы.
Агонисты β 1 -адренорецепторов:
- β 1 -адреномиметики - добутамин;
Дофаминомиметики - д о п а м и н;
Ингибиторы фосфодиэстеразы III типа - милринон*;
Сенситайзеры кальция - левосимендан.
Добутамин - β 1 -адреномиметик. Стимулируя β 1 -адренорецепторы миокарда, активирует GS-белки, которые увеличивают активность аденилатциклазы. В результате увеличивается образование цАМФ из АТФ. Накапливающийся в кардиомиоцитах цАМФ активирует цАМФ-зависимые протеинкиназы, способствующие открытию кальциевых каналов. Это повышает вход Са 2 в кардиомиоциты и усиливает десеквестрацию Са 2+ из саркоплазматического ретикулума. Увеличивается сила сердечных сокращений (при этом частота сокращений, автоматизм и проводимость увеличиваются в меньшей степени). Добутамин вводят внутривенно капельно (или с использованием инфузионного насоса) со скоростью 2,5-10 (но не более 40) мкг/кг/мин. Доза и скорость инфузии зависят от степени гемодинамических расстройств. Препарат обладает быстрым и коротким действием (начинает действовать через 1-2 мин, а максимальный эффект развивается через 10 мин). Метаболизируется с образова- нием 3-О-добутамина и быстро выводится через почки (t 1/2 - 2 мин). Основная сфера применения - острая сердечная недостаточность или острая декомпенсация хронической сердечной недостаточности. Из побочных эффектов возможны тахикардия, аритмии (как желудочковая, так и наджелудочковая).
Допамин - дофаминомиметик, предшественник норадреналина. Его кардиотоническое действие, как и у добутамина, обуслов- лено стимуляцией β 1 -адренорецепторов. Однако в отличие от добутамина, мало влияющего на тонус периферических сосудов, допамин в небольших дозах расширяет сосуды почек и брыжейки (за счет стимуляции дофаминовых рецепторов), а в высоких дозах повышает тонус периферических сосудов, оказывая прессорное действие (стимуляция α-адренорецепторов). Сочетание кардиотонического и прессорного эффектов обусловливает применение допамина при острой сердечнососудистой недостаточности, кардиогенном (а также послеоперационном, инфекционно-токсическом, анафилактическом) шоке. Вводят допамин внутривенно капельно со скоростью 4-10 (но не более 20) мкг/кг/мин. Препарат обладает быстрым, но коротким действием (5-10 мин). Среди побочных эффектов отмечают сужение периферических сосудов, тахикардию, аритмию, тошноту, рвоту.
Милринон ** - ингибитор фосфодиэстеразы кардиомиоцитов (фосфодиэстераза-III). Угнетение фосфодиэстеразы-III приводит к увеличению внутриклеточной концентрации цАМФ и активации цАМФ-зависимых протеинкиназ, открывающих кальциевые каналы.
Увеличивается концентрация ионов Са 2+ в кардиомиоцитах и усиливаются сокращения миокарда. За счет неизбирательного угнетения фосфодиэстеразы ангиомиоцитов милринон оказывает сосудорасширяющее действие, снижая ОПСС и постнагрузку. Препарат применяют внутривенно для кратковременной терапии острой сердечной недостаточности, резистентной к другим кардиотоникам. Вначале вводят «нагрузочную дозу» 50 мкг/кг (в течение 10 мин), затем - поддерживающую дозу 0,375-0,75 мкг/кг/мин. В качестве побочных эффектов отмечают аритмогенное действие, ангинальные боли, тромбоцитопению.
Левосимендан относят к новой группе негликозидных кардиотонических средств - сенситайзерам кальция (несколько раньше был разработан пимобендан ** , использующийся в настоящее время только в Японии).
Группа сенситайзеров отличается от описанных выше групп кардиотонических средств тем, что не увеличивает внутриклеточную концентрацию Са 2+ и, таким образом, в меньшей степени способствует возникновению аритмий, обусловленных гиперкальцийгистией (поздняя постдеполяризация). Левосимендан связывается с N-кон- цевой частью тропонина С, повышая его аффинитет к ионам Са 2+ . При этом ингибирование тропонина С и увеличение сократительной активности миофиламентов происходят без увеличения концентрации кальция в кардиомиоцитах. Взаимодействие левосимендана с тропонином С осуществляется только в период систолы. Таким образом, левосимендан, повышая интенсивность систолы, не препятствует полному расслаблению желудочков в диастолу. В связи с этим потребность миокарда в кислороде при применении левосимендана возрастает в меньшей степени, чем при применении других негликозидных кардиотоников. Не исключено, что левосимендан обладает способностью ингибировать фосфодиэстеразу-III, однако эта способность проявляется в дозах, значительно превышающих терапевтические. Ценное свойство левосимендана - способность активировать АТФ-зависимые калиевые каналы ангиомиоцитов. Это приводит к расширению сосудов большого круга кровообращения (снижение постнагрузки и преднагрузки на сердце), а также к расширению коронарных сосудов (увеличение оксигенации миокарда). Эти эффекты чрезвычайно необходимы при сердечной недостаточности. Левосимендан обладает быстрым и непродолжительным действием, в связи с чем его применяют внутривенно капельно. Вначале вводят
нагрузочную дозу 24 мкг/кг в течение 10 мин, затем поддерживающую дозу 0,1 мкг/кг/мин в течение 24 ч. Среди побочных эффектов отмечают только гипотензию и головную боль.
22.2. СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Сердечная недостаточность обусловлена нарушением насосной функции сердца и ухудшением гемодинамики периферических органов и тканей, проявляющихся явлениями застоя. При этом недостаточность насосной функции сердца может быть результатом систолической или диастолической дисфункции.
Систолическая дисфункция (уменьшение фракции выброса левого желудочка) возникает в результате первичного уменьшения сократи- тельной активности миокарда. Снижение сократимости при этом может быть обусловлено коронарогенными поражениями сердца (инфаркт миокарда, миокардиодистрофии), миокардитами, кардиомиопатиями.
Диастолическая дисфункция обусловлена вторичной перегрузкой миокарда (увеличением преднагрузки или постнагрузки на сердце) при относительно сохранной сократимости миокарда. Это можно наблюдать при клапанных пороках сердца, гипертонической болезни, артериовенозных шунтах. Позже присоединяется систолическая дисфункция.
Симптоматика сердечной недостаточности зависит от преимущественной локализации процесса. Так, недостаточность левых отделов сердца приводит к застойным явлениям в малом круге кровообращения (острая левожелудочковая недостаточность проявляется острым отеком легких), а недостаточность правых отделов сердца приводит к застойным явлениям в большом круге кровообращения и гипоксии периферических тканей. При этом у пациентов возникают акроцианоз (цианоз кожи и слизистых оболочек), гипостатические периферические отеки. Кроме того, застой в большом круге кровообращения приводит к повышению давления в легочных капиллярах и нарушению газообмена в легких. В результате возникает одышка. Распространенность сердечной недостаточности в популяции составляет 1,5-2%, с возрастом этот показатель увеличивается. Так, у людей старше 65 лет она встречается уже в 6-10% случаев.
По длительности течения сердечной недостаточности различают хроническую (застойную) сердечную недостаточность и острую сердечную недостаточность.
Средства фармакотерапии хронической застойной сердечной недостаточности
Хроническая (застойная) сердечная недостаточность обычно характеризуется прогрессирующим течением, при котором усугубляются общие застойные явления, а также возникает изменение геометрии левого желудочка, обозначаемое термином «ремоделирование» (гипертрофия стенки, дилатация камеры, регургитация через митральный клапан). Ремоделирование, в свою очередь, приводит к еще большему увеличению гемодинамической нагрузки на миокард, и еще большему снижению насосной функции сердца и дальнейшему нарастанию явлений застоя.
Существуют различные классификации хронической (застойной) сердечной недостаточности. Наиболее распространена классификация по степени тяжести (функциональная) Нью-Йоркской ассоциации сердца (NYHA):
I функциональный класс - бессимптомное течение при обычной физической нагрузке, появление симптомов при значительной нагрузке;
II функциональный класс - появление симптомов при умеренной нагрузке;
III функциональный класс - появление симптомов при легкой (незначительной) физической нагрузке;
IV функциональный класс - появление симптомов в покое.
В основе прогрессирования сердечной недостаточности лежит активация нейрогуморальных систем: симпато-адреналовой, ренин- ангиотензин-альдостероновой, системы эндотелина, вазопрессина, натрийуретического пептида и др. Наиболее взаимосвязаны из вышеупомянутых - симпато-адреналовая и ренин-ангиотензиновая системы, поскольку они оказывают друг на друга взаимное активирующее влияние (стимуляция β 1 -адренорецепторов юкстагломерулярного аппарата стимулирует секрецию ренина, а ангиотензины повышают тонус симпатической нервной системы) (рис. 22-2).
Застой в большом круге кровообращения снижает перфузию почечной паренхимы. Снижение давления в приносящем сосуде юкстагло- мерулярного аппарата приводит к усилению выделения ренина. Ренин, поступая в системный кровоток, превращает ангиотензиноген в ангиотензин I, который под действием АПФ переходит в ангиотензин II. Ангиотензин II играет существенную роль в прогрессировании сердечной

Рис. 22-2. Механизмы прогрессирования сердечной недостаточности и некоторые препараты, применяемые для ее лечения
недостаточности. Стимулируя АТ 1 -рецепторы резистивных сосудов, он повышает их тонус и увеличивает постнагрузку на сердце (способствуя вторичной перегрузке сердца и его ремоделированию). Стимуляция АТ 1 -рецепторов коры надпочечников ангиотензинном II увеличивает выделение в кровь альдостерона (вторичный гиперальдостеронизм), вызывающего задержку Na+ и воды. Это, в свою очередь, способствует возникновению отеков, увеличению преднагрузки и ремоделирование сердца. В миокарде ангиотензин II может превращаться в ангиотензин III, который стимулирует фибротические процессы и тем самым усу- губляет ремоделирование. Кроме того, ангиотензин II повышает тонус симпатической нервной системы и активирует симпато-адреналовую систему. Это приводит к стимуляции адренореактивных структур в сердечно-сосудистой системе. Стимуляция α-адренорецепторов резистивных сосудов (так же как и стимуляция АТ 1 -рецепторов) повышает их тонус и увеличивает постнагрузку. Стимуляция β 1 -адренорецепторов миокарда приводит к аритмиям, увеличению потребности миокарда в кислороде (и, таким образом, усилению гипоксии миокарда, что содействует ремоделированию), гибернации сократительных кардиомиоцитов (уменьшение сократимости вследствие гипоксии). Стимуляция β 1 -адренорецепторов юкстагломерулярного аппарата приводит к активации выделения ренина и стимуляции ренин-ангиотензин-альдостероновой системы.
Существенный вклад в прогрессирование хронической застойной сердечной недостаточности вносят другие регуляторные системы. Так, увеличение объема внеклеточной жидкости и уменьшение сердечного выброса приводит к нарушению функционирования так называемых «сенсоров объема». Недостаточная импульсация «сенсоров высокого давления» приводит к увеличению продукции вазопрессина (суживает сосуды и задерживает воду). Кроме того, снижается выработка натрийуретических пептидов (расширяют сосуды и выводят Na+ и воду). В результате происходит повышение тонуса сосудов и задержка воды и электролитов. Это еще больше усугубляет диастолическую перегрузку миокарда и способствует прогрессированию сердечной недостаточности.
Основная стратегия в фармакотерапии хронической застойной сердечной недостаточности - замедление прогрессирования заболевания ЛС, влияющими на разные звенья его патогенеза. Прямая стимуляция сократимости миокарда кардиотоническими средствами при этом играет далеко не ведущую роль. Средства, применяемые в
комплексной терапии хронической застойной сердечной недостаточности, представлены следующими группами препаратов:
Ингибиторы АПФ;
Диуретики;
β-адреноблокаторы;
Сердечные гликозиды;
Вазодилататоры.
Кроме того, в комплексной терапии хронической застойной сердечной недостаточности можно применять антиагреганты, антикоа- гулянты, антиаритмические средства, препараты витаминов и др.
Ингибиторы АПФ назначают всем больным сердечной недостаточностью, связанной с систолической дисфункцией (фракция выброса ≤35-40%). Наиболее часто при сердечной недостаточности назначают эналаприл и лизиноприл (возможно также применение фозиноприла и периндоприла). При этом следует учитывать, что симптоматический эффект ингибиторов АПФ проявляется медленно (иногда спустя несколько недель или месяцев). Эффективность этих препаратов при хронической застойной сердечной недостаточности обусловлена тем, что они прерывают один из главных механизмов прогрессирования заболевания. Ингибируя АПФ, они нарушают образование ангиотензина II. Уменьшение воздействия ангиотензина II на сосуды приводит к снижению постнагрузки на сердце. Уменьшение воздействия ангиотензина II на надпочечники снижает явления вторичного гиперальдостеронизма (это способс- твует снижению преднагрузки на сердце). Уменьшение вторичной перегрузки сердца уменьшает процесс ремоделирования и, таким образом, замедляет прогрессирование заболевания. Установлено, что применение ингибиторов АПФ уменьшает смертность больных. При назначении ингибиторов АПФ больным с сердечной недостаточностью применяют тактику «титрования доз». Она предполагает назначение препарата в низкой дозе (например 2,5 мг эналаприла или лизиноприла 2 раза в сутки) с постепенным повышением дозы (дозу удваивают каждые 3-7 дней) до терапевтической. Побочные эффекты, вызываемые ингибиторами АПФ, можно условно разделить на 2 группы: связанные с подавлением образования ангиотензина II (гипотензия, ухудшение функции почек и задержка калия), и связанные с накоплением кининов (ангионевротический отек и сухой кашель). Последние развиваются у 5-15% лиц, принимающих ингибиторы АПФ. Симптомы, связанные с накоплением кининов, не
купируются противокашлевыми средствами, не проходят самопроизвольно и являются основанием для отмены препаратов.
Кроме ингибиторов АПФ при хронической застойной сердечной недостаточности возможно назначение б л о к а т о р о в а н г и - отензиновых рецепторов (лозартан). Теоретически эти препараты способны более полно, чем ингибиторы АПФ, «выключать» ренин-ангиотензин-альдостероновую систему, поскольку ангиотензин II может образовываться не только в системном кровотоке под влиянием АПФ, но и в тканях, откуда выделяется в системный кровоток в готовом виде. Однако в настоящее время не существует убедительных данных, свидетельствующих о превосходстве блокато- ров ангиотензиновых рецепторов над ингибиторами АПФ. В связи с этим блокаторы рецепторов ангиотензина II целесообразно назначать в случае непереносимости больными ингибиторов АПФ (например, тем больным, у которых ингибиторы АПФ вызывают сухой кашель).
Диуретики. В отличие от ингибиторов АПФ диуретики оказывают очень быстрый (в течение нескольких дней и даже часов) симптоматический эффект. Диуретики обеспечивают адекватный контроль водного баланса (выведение избытка воды приводит к снижению отеков и массы тела). Кроме того, нормализуя электролитный баланс, диуретики создают предпосылки для успешного применения других групп средств. Монотерапия сердечной недостаточности диуретиками неэффективна. Выбор диуретика и его доза зависит от степени задержки жидкости. Назначение диуретиков начинают с низких доз (20-40 мг фуросемида) и при необходимости дозу увеличивают под контролем снижения массы тела (0,5-1 кг в сутки). Основная опасность применения петлевых и тиазидовых диуретиков состоит в их способности вызывать гипокалиемию и гипомагниемию, что может усилить проаритмическое действие сердечных гликозидов. Для компенсации гипокалиемии возможно использование препаратов калия и магния. Однако более целесообразно применение калий-магний сберегающих диуретиков. Их применение переносится больными лучше, чем применение препаратов калия и магния. Особого внимания заслуживает использование антагонистов альдостерона. Антагонист альдостерона спиронолактон традиционно относят к медленнодействующим диуре- тикам с низкой диуретической эффективностью. Однако в условиях вторичного гиперальдостеронизма при хронической застойной сердечной недостаточности этот препарат может действовать быстро и эффективно. Кроме того, ценное свойство спиронолактона - калий-магний
сберегающее действие. Как показали статистические исследования, применение спиронолактона снижает смертность и риск повторных госпитализаций. В целом порядок назначения диуретиков при хрони- ческой застойной сердечной недостаточности может быть следующим. При значительной задержке жидкости назначают петлевой диуретик фуросемид в комбинации с антагонистом альдостерона спиронолактоном. Избыток жидкости эффективно выводится фуросемидом. За это время начинает проявляться диуретический эффект спиронолактона, после чего петлевой диуретик может быть отменен.
β-А д р ено б лок а т о р ы. Применение этой группы препаратов при сердечной недостаточности может показаться парадоксальным, учитывая тот факт, что одно из свойств β-адреноблокаторов - отрицательный инотропный эффект. Однако статистические мультицентровые исследования показали, что применение β 1 -адреноблокаторов метопролола и бисопроло- л а,а также применение α-, β-адреноблокатора карведилола приводит к значительному снижению смертности и риска повторных госпитализаций больных с сердечной недостаточностью. Следует особо отметить, что β-адреноблокаторы не применяют при выраженных признаках декомпенсации, а также при IV функциональном классе сердечной недостаточности. У пациентов с сердечной недостаточностью I функционального класса β-адреноблокаторы снижают риск нарастания нарушений кровообращения. Наиболее выраженное улучшение состояния наблюдают при назначении β-адреноблокаторов пациентам с сердечной недостаточностью II и III функциональных классов (со снижением фракции выброса ≤ 35-40%). Эффективность β-адреноблокаторов при сердечной недостаточности обусловлена их способностью устранять активацию нейрогуморальных систем прогрессирования заболевания. Здесь возможны несколько механизмов: блокада β 1 -адренорецепторов юкстагломерулярного аппарата приводит к подавлению активности ренин-ангиотензин-альдостероновой системы - одной из главных систем, вовлеченных в прогрессирование сердечной недостаточности. Расширение периферических сосудов (за счет уменьшения их стимуляции ангиотензинном II) приводит к уменьшению нагрузки на сердце. Блокада β 1 -адренорецепторов миокарда препятствует избыточной стимуляции сердца циркулирующим адреналином и норадреналином в области синаптических окончаний. Это снижает риск возникновения аритмий. Блокада β 1 -адренорецепторов миокарда приводит к «дегибернации» сократительных кардиомиоцитов.
В условиях гипертрофии стенки желудочков, кардиомиоциты пребывают в состоянии гипоксии (рост коронарных сосудов отстает от увеличения массы кардиомиоцитов). Продолжительный дисбаланс доставки/потребления кислорода приводит к обратимой диссинергии, при которой морфологически неповрежденные кардиомиоциты перестают сокращаться. Возникают участки «спящего» миокарда (гибернация). Гибернация приводит к уменьшению сердечного выброса.
Применение β 1 -адреноблокаторов (особенно в комбинации с ингибиторами АПФ) восстанавливает баланс доставки/потребления. Сократительная активность «спящих» (гибернированных) кардиомиоцитов восстанавливается. Этим объясняется (парадоксальная на первый взгляд) способность β-адреноблокаторов увеличивать фракцию выброса, уменьшая функциональный класс сердечной недостаточности. Как видно из перечисленного, позитивные свойства β-адреноблокаторов - результат блокады β 1 -адренорецепторов. Применение неселективных блокаторов (пропранолол) нежелательно ввиду их способности блокировать β 2 -адренорецепторы и повышать ОПСС. Теоретически преимущество карведилола состоит в его способности блокировать α 2 -адренорецепторы и понижать постнагрузку на сердце. Однако реальные преимущества карведилола перед метопрололом и бисопрололом не доказаны. Назначение β-адреноблокаторов лицам с сердечной недостаточностью II-III функциональных классов проводят крайне осторожно: только после полной компенсации водноэлектролитного баланса и по принципу «титрования» доз, начиная с очень малых (1,25 мг бисопролола в сутки; 12,5 мг метопролола в сутки; 3,125 мг карведилола дважды в сутки). При хорошей переносимости дозы β-адреноблокаторов удваивают каждые 2-4 нед. В качестве побочных эффектов β-адреноблокаторов отмечают гипотензию (наиболее возможна при применении карведилола за счет блокады а 2 -адренорецепторов), задержку жидкости и нарастание сердечной недостаточности в начале терапии (задержка жидкости возникает на 3-5 сут, явления сердечной недостаточности могут нарастать в первые 1-2 нед), брадикардию и атрио-вентрикулярную блокаду. Противопоказания к назначению β-адреноблокаторов при хронической застойной сердечной недостаточности - признаки декомпенсации, атриовентрикулярная блокада II-III степени, выраженная брадикардия, выраженная задержка жидкости, бронхоспазм.
Сердечные гликозиды в настоящее время не рассматривают как ведущую группу препаратов для лечения хронической
застойной сердечной недостаточности. Их применение не увеличивает выживаемость. Дигоксин уменьшает симптомы сердечной недостаточности, улучшает качество жизни и повышает толерантность к физической нагрузке, он заметно стабилизирует состояние больных (особенно при признаках декомпенсации или мерцании предсердий). Назначение дигоксина лицам со скрытой дисфункцией левого желудочка или с сердечной недостаточностью I функционального класса нецелесообразно. Препарат применяют главным образом в комбинации с ингибиторами АПФ, диуретиками и β-адреноблокаторами. При этом не используют насыщающих схем дигитализации. Как начальная, так и поддерживающая доза дигоксина достаточно низкая и обычно составляет 0,25 мг/сут. При таком способе назначения уровень дигоксина в плазме крови не поднимается выше 2 нг/мл, в связи с чем побочные эффекты отмечают крайне редко.
В а з о д и л а т а т о р ы (изосорбида динитрат и гидралазин) оказывают фармакотерапевтическое действие при хронической застойной сердечной недостаточности за счет уменьшения преднагрузки и постнагрузки на сердце. При этом не исключено, что изосорбида динитрат ингибирует патологический рост кардиомиоцитов, замедляя ремоделирование, а гидралазин обладает некоторыми антиоксидантными свойствами. Применение вазодилататоров при хронической застойной сердечной недостаточности не имеет самостоятельного значения. Их назначают только в случае невозможности применения ингибиторов АПФ (например, при выраженной почечной недостаточности или гипотензии).
Средства фармакотерапии острой сердечной недостаточности
Острая сердечная недостаточность может возникать либо в результате декомпенсации хронической сердечной недостаточности, либо в результате значительных морфологических поражений сердца (острый инфаркт миокарда, операции на сердце). Острая левожелудочко- вая недостаточность проявляется отеком легких.
Повышение давления в легочных капиллярах приводит к транссудации жидкости в альвеолы. Транссудат вспенивается за счет дыхательных экскурсий грудной клетки. Пена препятствует нормальному газообмену в альвеолах. В результате возникает гипоксия, которая может быстро привести к смерти.
Острая сердечная недостаточность требует экстренных терапевтических мероприятий. При этом применяют средства, вводимые внутривенно, с быстрым и мощным действием. Основные мероприятия при острой сердечной недостаточности: поддержание работы сердца, разгрузка кругов кровообращения, профилактика осложнений.
При острой сердечной недостаточности применяют:
Кардиотонические средства;
Вазодилататоры;
Диуретики;
Средства симптоматической терапии.
Из к а р д и о т о н и ч е с к и х с р е д с т в при острой сердечной недостаточности применяют быстродействующие негликозидные кардиотоники (д о б у т а м и н, л е в о с и м е н д а н) , а также сердечные гликозиды, вводимые внутривенно (д и г о к с и н).
Вазодилататоры. Если в фармакотерапии хронической сердечной недостаточности применение вазодилататоров имеет вто- ростепенное значение («разгрузку» сердца достигают применением ингибиторов АПФ), то при острой сердечной недостаточности (когда ингибиторы АПФ нецелесообразны ввиду длительного латентного периода их действия) применение вазодилататоров имеет основополагающее значение. Ценность вазодилататоров при острой сердечной недостаточности состоит не только в их способности снижать нагрузку на сердце. Не менее значима их способность снижать давление в легочных капиллярах. Это приводит к уменьшению одышки и транссудации, что особенно необходимо при фармакотерапии отека легких (клиническое проявление острой левожелудочковой недостаточности). При острой сердечной недостаточности применяют нитроглицерин и нитропруссид натрия. Оба препарата вводят внутривенно капельно. Они расширяют как емкостные сосуды (снижая предна- грузку), так и резистивные сосуды (снижая постнагрузку). Основной недостаток донаторов NO - их способность вызывать толерантность. Кроме того, значительное расширение емкостных сосудов приводит к резкой гипотензии и рефлекторной тахикардии.
Ввиду того, что вазодилататоры - одна из важнейших групп средств, применяемых при острой сердечной недостаточности, постоянно ведут поиски новых вазодилататоров.
Незиритид** - препарат рекомбинантного натрийуретического пептида типа В. Он связывается с рецепторами (типа А и типа В) натрийуретического пептида в эндотелиоцитах и ангиомиоцитах.
При этом в гладкомышечных элементах сосудистой стенки увеличивается продукция циклического гуанозинмонофосфата и тонус ангиомиоцитов уменьшается. Незиритид ** расширяет как емкостные, так и резистивные сосуды, снижая как предтак и постнагрузку. Кроме того, оказывает коронарорасширяющее и диуретическое (натрийуретическое действие). Вводят внутривенно, хорошо переносится и вызывает мало побочных эффектов (отмечают лишь умеренную рефлекторную тахикардию, гипотензию и головную боль).
Кроме того, вазодилатирующее действие могут оказывать антагонисты эндотелина (тезозентан**, блокатор ЕТ А и ЕТ В рецепторов эндотелина) и антагонисты вазопрессина (толваптан * , блокирующий V 2 -рецепторы и кониваптан*, блокирующий V 1A - и V 2 -рецепторы).
Из диуретиков при острой сердечной недостаточности наиболее часто используют ф у р о с е м и д (средство выбора при отеке легких). Фуросемид обладает быстрым и эффективным мочегонным действием. Быстрое выведение избытка воды приводит к снижению преднагрузки и уменьшению гидратации легочной паренхимы. Также фуросемид обладает прямым венодилатирующим действием. Расширение емкостных сосудов приводит к снижению преднагрузки на сердце. Кроме того, происходит снижение давления в легочных капиллярах и уменьшается транссудация.
Среди средств симптоматической терапии следует отметить противоаритмические средства, морфин (уменьшает преднагрузку и давление в легочных капиллярах, что важно при отеке легких), этиловый спирт (при ингаляционном введении уменьшает вспенивание транссудата при отеке легких). Из немедикаментозных мероприятий проводят кислородотерапию (с целью коррекции гипоксемии).
Сегодня практически каждый человек испытывает синдром хронической усталости, выражающийся в быстрой утомляемости. Многим знакомы учащенное сердцебиение или головокружение, возникающие без видимой причины; одышка, появляющаяся при быстрой ходьбе или во время подъема по лестнице пешком на нужной этаж; отеки на ногах в конце рабочего дня. Но мало, кто догадывается, что все это - симптомы сердечной недостаточности. Тем более что в том или ином проявлении они сопровождают практически все патологические состояния сердца и заболевания сосудистой системы. Поэтому необходимо определиться, что же такое сердечная недостаточность и чем она отличается от других заболеваний сердца.
Что такое сердечная недостаточность?
При многих заболеваниях сердца, вызванных патологиями его развития и прочими причинами, происходит нарушение кровообращения. В большинстве случаев наблюдается снижение поступления крови в аорту. Это приводит к тому, что в различных органах происходит , что нарушает их функциональность. Сердечная недостаточность приводит к увеличению циркулирующей крови, но при этом скорость движения крови замедляется. Этот процесс может возникать внезапно (острое течение) или носить хронический характер.
Видео: сердечная недостаточность – медицинская анимация
Острая сердечная недостаточность
Вся деятельность сердца осуществляется сердечной мышцей (миокардом). На ее работу влияет состояние предсердий и желудочков. Когда один из них перестает работать в нормальном режиме, происходит перенапряжение миокарда. Это может быть вызвано поражением сердца различными заболеваниями или аномалиями, возникающими вне сердца. Произойти это может внезапно. Этот процесс получил название острая сердечная недостаточность.
Этиология острой формы
К ее возникновению могут привести:
- Коронарная недостаточность;
- Пороки развития клапанов ( , );
- Хронические и острые процессы в легких;
- Повышение артериального давления в системах малого и большого кровообращения.
Симптомы

Клинически острая сердечная недостаточность проявляется по-разному. Это зависит от того в каком желудочке (правом (ПЖ) или левом (ЛЖ)) возникло перенапряжение мышцы.
- При острой недостаточности ЛЖ (ее еще называют ) приступы в основном настигают ночью. Человек просыпается от того, что ему нечем дышать. Он вынужден занять сидячее положение (ортопноэ). Иногда это не помогает и заболевшему приходится вставать и ходить по комнате. У него возникает учащенное (тахипноэ) дыхание, как у загнанного зверя. Его лицо принимает серый с синюшностью цвет, отмечается выраженный акроцианоз. Кожа становится увлажненной и холодной. Постепенно дыхание больного из учащенного переходит в клокочущее, которое слышно даже на большом расстоянии. Возникает с пенистой мокротой розового цвета. АД - пониженное. Сердечная астма требует немедленной врачебной помощи.
- При острой правожелудочковой недостаточности в полой вене (нижней и верхней), а также в венах большого круга возникает застой крови. Происходит набухание вен шеи, застаивание крови в печени (она становится болезненной). Возникает одышка и цианоз. Приступ иногда сопровождается клокочущим дыханием Чейн-Стокса.
Острая сердечная недостаточность может привести к отеку легкого (альвеолярному или интерстициальному), вызвать . Внезапно возникшая слабость сердечной мышцы приводит к мгновенной смерти.
Патогенез
Кардиальная астма (так называется интерстициальная отечность) протекает с инфильтрацией серозного содержимого в периваскулярные и перибронхиальные камеры. В результате, нарушаются обменные процессы в легких. При дальнейшем развитии процесса в просвет альвеол из русла кровеносного сосуда проникает жидкость. Интерстициальная отечность легкого переходит в альвеолярную. Это - тяжелая форма недостаточности сердца.
Альвеолярный отек может развиться и независимо от сердечной астмы. Он может быть вызван пролапсом АК (аортального клапана), ЛЖ, и диффузным . Проведение клинических испытаний дает возможность описать картину происходящего.
- В момент острой недостаточности, в системе обращения крови по малому кругу происходит быстрое увеличение статического давления до значительных величин (выше 30 мм рт.ст.), обуславливающее поступление плазмы крови в альвеолы легких из капилляров. При этом проницаемость стенок капилляров повышается, а онкотическое давление плазмы снижается. Кроме этого увеличивается образование лимфы в тканях легкого и нарушается ее движение в них. Чаще всего этому способствует повышенная концентрация простагландина и медиаторов, вызванная усилением активности системы симпатоадренолокаторов.
- Задержке кровотока в малом круге и скапливанию в левопредсердной камере способствует резкое уменьшение антриовентрикулярного отверстия. Оно не в состоянии пропустить кровоток в ЛЖ в полном объеме. В результате, насосная функция ПЖ повышается, создавая поступление в малый круг дополнительной порции крови и повышая в нем венозное давление. Это и становится причиной возникновения отека легких.

Диагностика
Диагностирование на приеме у врача показывает следующее:
- При проведении перкуссии (простукивания для определения конфигурации сердца, его положения и величины) в легких (его нижних отделах) слышен притупленный, коробчатый звук, свидетельствующий о застое крови. Отечность слизистых оболочек бронхов выявляется при аускультации. На это указывают сухие хрипы и шумное дыхание в легких.
- В связи с развивающейся эмфиземой легкого границы сердца определить достаточно трудно, хотя они и увеличены. Сердечный ритм нарушен. Развивается (может возникать альтернация пульса, ритм галопа). Прослушиваются , характерные для патологий клапанных механизмов, над основной артерией легкого раздвоение и усиление II тона.
- АД варьирует в широком диапазоне. Повышено и центральное давление в венах.
Симптомы астмы сердечной и бронхиальной - схожи. Для точного диагностирования недостаточности сердца необходимо комплексное обследование, включающее методы функциональной диагностики.
- На рентгеновских снимках заметны горизонтальные тени на нижних участках легких (линии Керли), указывающие на отек перегородок между его дольками. Дифференцируется сжатие щели между долями, рисунок легкого усилен, структура его корней расплывчатая. Главные бронхи без видимого просвета.
- При проведении выявляется перегрузка ЛЖ.
Лечение сердечной недостаточности острой формы требует экстренной медицинской терапии. Оно направлено на снижение перенапряжения миокарда и повышение его сократительной функции, что позволит снять отеки и синдром хронической усталости, уменьшить одышку и прочие клинические проявления. Немаловажную роль при этом играет соблюдение щадящего режима. Больному необходимо на несколько дней обеспечить покой, исключив перенапряжение. Он должен хорошо высыпаться ночью (ночной сон не менее 8-ми часов), отдыхать днем (полулежа до двух часов). Обязателен переход на диетическое питание с ограничением жидкости и соли. Можно воспользоваться диетой Карреля. В тяжелых случаях больному требуется госпитализация для лечения в стационаре.
Медикаментозная терапия

Видео: как лечить сердечную недостаточность?
Острая коронарная недостаточность
При полном прекращении кровотока в коронарных сосудах, миокард недополучает питательные вещества и ему не хватает кислорода. Развивается коронарная недостаточность. Она может иметь острое (с внезапным началом) и хроническое течение. Острая коронарная недостаточность может быть вызвана сильным волнением (радостью, стрессом или негативными эмоциями). Нередко ее вызывает усиленная физическая нагрузка.
Причиной этой патологии чаще всего служит спазм сосудов, вызванный тем, что в миокарде вследствие нарушения гемодинамики и обменных процессов, начинают накапливаться продукты с частичным окислением, которые приводят к раздражению рецепторов сердечной мышцы. Механизм развития коронарной недостаточности заключается в следующем:
- Сердце со всех сторон окружено кровеносными сосудами. Они напоминают корону (венец). Отсюда и их название - коронарные (венечные). Они полностью обеспечивают потребность сердечной мышцы в питательных веществах и кислороде, создавая благоприятные условия его работы.
- Когда человек занимается физической работой или просто двигается, происходит усиление сердечной деятельности. Одновременно повышается потребность миокарда в кислороде и питательных веществах.
- В норме коронарные артерии при этом расширяются, увеличивая кровоток и обеспечивая сердце всем необходимым в полном объеме.
- Во время спазма русло коронарных сосудов остается прежних размеров. Количество крови, поступающей в сердце, также остается на прежнем уровне, и оно начинает испытывать кислородное голодание (гипоксию). Это и есть острая недостаточность коронарных сосудов.

Признаки сердечной недостаточности, вызванной коронароспазмом, проявляются появлением (грудной жабы). Резкая боль сжимает сердце, не давая пошевелиться. Она может отдавать в шею, лопатку или руку с левой стороны. Приступ чаще всего возникает внезапно во время двигательной активности. Но иногда он может наступить и в состоянии покоя. Человек при этом инстинктивно старается принять максимально удобное положение, для снятия боли. Приступ обычно продолжается не более 20 минут (иногда он длится всего одну-две минуты). Если приступ стенокардии продолжается дольше, возникает вероятность того, что коронарная недостаточность перешла в одну из форм инфаркта миокарда: переходную (очаговая дистрофия), инфаркт мелкоочаговый или некроз миокарда.
В ряде случаев острая коронарная недостаточность считается разновидностью клинического проявления , которая может протекать без выраженных симптомов. Они могут повторяться неоднократно, а человек даже не догадывается о том, что у него тяжелая патология. Соответственно необходимого лечения не проводится. А это приводит к тому, что состояние коронарных сосудов постепенно ухудшается, и в определенный момент очередной приступ принимает тяжелую форму острой коронарной недостаточности. Если при этом больному не будет оказана медицинская помощь, в считанные часы может развиться инфаркт миокарда и наступить скоропостижная смерть.

– одна из основных причин коронарной недостаточности
Лечение острой коронарной недостаточности заключается в купировании приступов стенокардии. Для этого используются:
- Нитроглицерин . Принимать его можно часто, так как это препарат быстрого, но короткого действия. (При инфаркте миокарда Нитроглицерин не оказывает необходимого воздействия ).
- Быстрому снятию приступа способствует внутривенное введение Эуфиллина (Синтофиллина, Диафиллина ).
- Аналогичное воздействие оказывает Но-шпа и хлористоводородный Папаверин (подкожные или внутривенные инъекции).
- Купировать приступы можно и внутримышечной инъекцией Гепарина .
Хроническая сердечная недостаточность
При ослаблении миокарда, вызванном , постепенно развивается хроническая сердечная недостаточность (ХСН). Это - патологическое состояние, при котором сердечно-сосудистая система не может снабдить органы необходимым для их естественной функциональности объемом крови . Начало развития ХСН протекает скрытно.Обнаружить ее можно только тестированием:
- Двухступенчатой пробой МАСТЕРА, во время которой пациент должен подняться и спуститься по лестнице с двумя ступенями, высота каждой - 22,6 см, с обязательным снятием ЭКГ до тестирования, сразу после него и после 6-ти минутного отдыха;
- На тредмиле (рекомендуется проводить ежегодно для лиц старше 45 лет, с целью выявления нарушений сердечной деятельности);
Патогенез
Для начальной стадии ХСН характерно нарушение соответствия между сердечным выбросом в минуту и циркулирующим объемом крови по большому кругу. Но они еще находятся в пределах нормы. Гемодинамических расстройств не наблюдается. При дальнейшем развитии заболевания все показатели, характеризующие процессы центральной гемодинамики уже изменены. Происходит их снижение. Нарушается распределение крови в почках. В организме начинает задерживаться избыточное количество воды.

осложнения на почки – характерное проявление застойного течения ХСН
Присутствовать может как левожелудочковая, так и правожелудочковая сердечно-сосудистая недостаточность. Но иногда дифференцировать типы достаточно сложно. В большом и малом круге наблюдается застой крови. В отдельных случаях отмечается застой только венозной крови, которая переполняет все органы. Это значительно изменяет ее микроциркуляцию. Замедляется скорость кровотока, резко снижается парциальное давление, в клеточной ткани уменьшается диффузионная скорость кислорода. Уменьшение объема легких вызывает появление одышки. В крови накапливается альдостерон из-за нарушений работы выводящих путей печени и почек.
При дальнейшем прогрессировании недостаточности сердечно-сосудистой системы уменьшается синтез гормоносодержащих белков. В составе крови накапливаются кортикостероиды, что способствует атрофии надпочечников. Заболевание приводит к тяжелым гемодинамическим нарушениям, снижению функциональности легких, печени и почек печени и их постепенной дистрофии. Водно-солевые обменные процессы нарушены.
Этиология
Развитию ХСН способствуют различные факторы, оказывающие влияние на напряжение миокарда:
- Перегрузка сердечной мышцы давлением
. Этому способствует аортальная недостаточность (АН), которая может иметь органическое происхождение вследствие травмы грудной клетки, аневризмы и атеросклероза аорты, септического . В редких случаях она развивается вследствие расширения устья аорты. При АН кровоток движется в обратном направлении (в ЛЖ). Это способствует увеличению размеров его полости. Особенность этой патологии в длительном бессимптомном протекании. В результате чего, постепенно развивается слабость ЛЖ, вызывающая сердечную недостаточность левожелудочкового типа. Ее сопровождают следующие симптомы:
- Одышка во время физической активности днем и в ночные часы;
- Головокружения, связанные с резким вставанием или поворотом туловища;
- и боли в области сердца при усилении физической активности;
- Крупные артерии на шее постоянно пульсируют (это называется «пляска каротид»);
- Зрачки то сужаются, то расширяются;
- Хорошо заметен капиллярный пульс при надавливании на ноготь;
- Наблюдается симптом Мюссе (легкое покачивание головы, вызванное пульсацией дуги аорты).
- Повышенный объем остаточной крови в предсердиях. К этому фактору приводит . Патология МК может быть вызвана функциональными нарушениями клапанного аппарата, связанными с закрытием атриовентрикулярного отверстия, а также патологиями органического происхождения, такими как растяжение хорд или пролапс створок, ревматическое поражение или атеросклероз. Нередко к недостаточности МК приводит слишком сильное расширение круговых мышц и фиброзного кольца атриовентрикулярного отверстия, расширение ЛЖ, спровоцированные инфарктом миокарда, кардиосклерозом, и пр. Нарушения гемодинамики при этой патологии вызваны кровотоком в обратном направлении (рефлюксом) в момент систолы (из желудочка обратно в предсердие). Это происходит из-за того, что створки клапаны провисают внутрь предсердной камеры и закрываются не плотно. Когда в предсердную камеру во время рефлюкса поступает более 25 мл крови, происходит увеличение ее объема, что вызывает его тоногенное расширение. В дальнейшем происходит гипертрофия левопредсердной сердечной мышцы. В ЛЖ начнет поступать количество крови, превышающее то, которое требуется, в результате его стенки гипертрофируются. Постепенно развивается ХСН.
- Недостаточность кровообращения может развиваться вследствие первичной патологии сердечной мышцы при возникновении крупноочагового инфаркта, диффузного кардиосклероза, кардиопатий и миокардитов.
Необходимо отметить, что чаще всего причиной развития недостаточности кровообращения является совокупность нескольких факторов. Значительную роль в этом играет и биохимический фактор, который выражается в нарушении транспорта ионов (калий-натриевого и кальциевого) и адренергической регуляции функции сокращения миокарда.
Застойная форма ХСН
При нарушениях кровообращения в правом предсердии и желудочке развивается застойная сердечная недостаточность правожелудочкового типа. Основные ее симптомы - тяжесть в подреберье с правой стороны, сниженный диурез и постоянная жажда, отеки на ногах, увеличение печени. Дальнейшее прогрессирование сердечной недостаточности способствует вовлечению в процесс практически всех внутренних органов. Это становится причиной резкого похудания больного, возникновения асцита и нарушения внешнего дыхания.
Терапия ХСН
Лечение хронической сердечной недостаточности - длительное. В него входит:
- Медикаментозная терапия, направленная на борьбу с симптомами основного заболевания и устранение причин, способствующих его развитию.
- Рациональный режим, включающий ограничение трудовой деятельности согласно формами стадиям заболевания. Это не означает, что больной должен постоянно находиться в постели. Он может передвигаться по комнате, рекомендуется занятия лечебной физкультурой.
- Диетотерапия. Необходимо следить за калорийностью пищи. Она должна соответствовать назначенному режиму больного. Полным людям калорийность пищи уменьшается на 30%. А больным с истощением, наоборот, назначается усиленное питание. При необходимости проводятся разгрузочные дни.
- Кардиотоническая терапия.
- Лечение , направленное на восстановление водно-солевого и кислотно-щелочного баланса.

На начальном этапе проводится лечение вазолататорами и альфа-блокаторами, улучшающими гемодинамические показатели. Но основными медикаментозными препаратами для лечения хронической сердечной недостаточности являются . Они повышают способность миокарда к сокращению, снижают частоту пульса и возбудимость мышцы сердца. Приводят в норму проходимость импульсов. Гликозиды увеличивают сердечный выброс, за счет этого в желудочках снижается диастолическое давление. При этом потребность сердечной мышцы в кислороде не увеличивается. Отмечается экономичная, но мощная работа сердца. В группу гликозидов входят следующие препараты: Коргликон, Дигитоксин, Целанид, Дигоксин, Строфантин.
Лечение ими проводится по специальной схеме:
- Первые трое суток- в ударной дозировке для снижения и снятия отечности.
- Дальнейшее лечение проводится с постепенным снижением дозировки. Это необходимо, чтобы не вызвать интоксикации организма (гликозиды имеют свойство накапливаться в нем) и не привести к повышенному диурезу (они обладают мочегонным действием). При снижении дозировки осуществляется постоянный контроль частоты сокращений сердца, проводится оценка степени диуреза и одышки.
- После того, как будет установлена оптимальная дозировка, при которой все показатели будут стабильными, проводится поддерживающая терапия, которая может продолжаться достаточно долго.
Диуретики выводят из организма накапливающуюся в избыточном количестве жидкость и устраняют при сердечной недостаточности. Они делятся на четыре группы:
- Этакриновая кислота и Фурасемид - форсированного действия;
- Циклометазид, Гидрохлортиазид, Клопамид - умеренного действия;
- Дайтек (Триамтерен), Спиранолактон, Амилорид, Верошпирон - калийсберегающие мочегонные препараты, предназначенные для длительного применения.
Назначаются они в зависимости от степени дисбаланса водно-солевого обмена. В начальной стадии для периодического приема рекомендованы препараты форсированного действия. При длительном, регулярном приеме необходимо чередовать препараты умеренного действия с калийсберегающими. Максимальный эффект достигается при правильно подобранной комбинации и дозировке мочегонных препаратов.
Для лечения застойной сердечной недостаточности, вызывающей все виды нарушения обменных процессов, используются препараты, корригирующие метаболические процессы. К ним относятся:
- Изоптин, Фитоптин, Рибоксин и прочие - ;
- Метандростенолол, Ретаболил - стероиды анаболические, способствующие образованию белков и накапливающие энергию внутри клеток миокарда.
В лечение тяжелых форм хороший эффект дает плазмаферез. При застойной сердечной недостаточности противопоказаны все виды массажа.
При всех видах сердечной недостаточности рекомендуется прием : Кавитона, Стугерона, Агапурина или Трентала . Лечение должно сопровождаться обязательным назначением поливитаминных комплексов: Пангексавит, Гексавит и т.д.
Допускается лечение народными методами. Оно должно дополнять основную медикаментозную терапию, но никак не заменять ее. Полезны успокоительные сборы, нормализующие сон, устраняющие сердечное волнение.
Укреплению сердечной мышцы способствуют настой из цветков и ягод боярышника кроваво-красного , плодов шиповника . Мочегонными свойствами обладают фенхель, тмин, сельдерей, петрушка . Употребление их в свежем виде, поможет снизить прием диуретиков. Хорошо выводят излишки жидкости из организма настой березовых почек, толокнянка (медвежье ушко ) и листья брусники .
Лекарственные растения в сочетании с бромгексином и амброксолом эффективно устраняют кашель при сердечной недостаточности. Успокаивает кашель настой иссопа . А ингаляции с экстрактами эвкалипта способствуют очищению бронхов и легких при застойной сердечной недостаточности.
В период терапии и последующей реабилитации рекомендуется постоянно заниматься лечебной физкультурой. Нагрузку врач подбирает индивидуально. Полезно после каждого занятия принимать холодный душ или обливаться холодной водой, с последующим растиранием тела до легкого покраснения. Это способствует закаливанию организма и укреплению сердечной мышцы.
Классификация ХСН
Классификация сердечной недостаточности осуществляется по степени переносимости физической нагрузки. Существуют два варианта классификации. Один из них предложен группой кардиологов Н.Д. Стражеско, В.Х. Василенко и Г.Ф. Лангом, которые разделили развитие ХСН на три основные стадии. Каждая из них включает характерные проявления при выполнении физической нагрузки (группа А) и в состоянии покоя (группа В).
- Начальная стадия (ХСН I) - протекает скрытно, без выраженных симптомов, как в состоянии покоя, так и при обычной физической активности. Небольшая одышка и учащенное сердцебиение возникают только при выполнении несвойственной, более тяжелой работы или повышении нагрузки во время тренировочного процесса у спортсменов перед ответственными соревнованиями.
- Выраженная стадия (ХСН II):
- Группа ХСН II (А) - проявляется возникновением одышки при выполнении даже привычной работы с умеренной нагрузкой. Сопровождается учащенным сердцебиением, кашлем с выделением кровянистой мокроты, отеками в области голеней и ступней. Кровообращение нарушено в малом круге. Частичное снижение трудоспособности.
- Группа ХСН II (В) - характеризуется одышкой в состоянии покоя к основным признакам ХСН II (А) добавляются постоянные отеки ног (иногда отекают отдельные участки туловища), цирроз печени, кардиальный, асцит. Полное снижение трудоспособности.
- Конечная стадия (ХСН III). Она сопровождается серьезными гемодинамическими нарушениями, развитием застойной почки, цирроза печени, диффузного пневмосклероза. Полностью нарушены обменные процессы. Организм истощен. Кожа приобретает цвет легкого загара. Медикаментозная терапия неэффективна. Спасти больного может только хирургическое вмешательство.
Второй вариант предусматривает классификацию ХСН по шкале Killip (степень непереносимости физической нагрузки) на 4 функциональных класса.
- I ф.к. Бессимптомная ХСН, легкой степени. Ограничений к занятиям спортом и трудовой деятельностью нет.
- II ф.к. Во время физической активности учащается сердцебиение и возникает небольшая одышка. Отмечается быстрая утомляемость. Физическая активность ограничена.
- III ф.к. Одышка и сердцебиение возникают не только под воздействием физической нагрузки, но и при передвижении по комнате. Значительное ограничение физической активности.
- IV ф.к. Симптомы ХСН возникают даже в состоянии покоя, усиливаясь при малейшей физической активности. Абсолютная непереносимость физических нагрузок.
Видео: лекция о диагностике и лечении СН для медиков
Недостаточность кровообращения в детском возрасте
У детей недостаточность кровообращения может проявляться, как в острой, так и в хронической форме. У новорожденных сердечная недостаточность связана со сложными и комбинированными . У детей грудного возраста к сердечной недостаточности приводит ранний и поздний миокардит. Иногда причиной ее развития становятся приобретенные пороки сердца, связанные с патологией клапанных механизмов.
Пороки сердца (врожденные и приобретенные) могут стать причиной развития ХСН у ребенка любого возраста. У детей младшего школьного возраста (и старше) ХСН нередко вызывается формированием ревмокардита или ревматического панкардита. Существуют и экстракардиальные причины развития сердечной недостаточности: например, тяжелые заболевания почек, болезнь гиалиновых мембран у новорожденных и ряд других.

Лечение аналогично медикаментозной терапии хронической и острой сердечной недостаточности взрослых. Но в отличие от взрослых маленьким пациентам назначается строгий постельный режим, когда все необходимые движения он выполняет с помощью родителей. Послабление режима (разрешается читать в постели, рисовать, и делать уроки) при ХСН II (В). Приступать к самостоятельному выполнению гигиенических процедур, ходить по комнате (облегченный режим) можно при переходе ХСН в стадию II (А). Рекомендуется обязательный прием препаратов магния (Магнерот).
Первая помощь при сердечной недостаточности
Многие люди не торопятся оказать себе необходимую медикаментозную помощь при возникновении приступов сердечной недостаточности. Кто-то просто не знает, что надо делать в таких случаях, другие просто пренебрегают лечением. Третьи бояться, что частый прием сильнодействующих препаратов может вызвать привыкание к ним. А между тем, при возникновении симптомов острой коронарной недостаточности, если вовремя не начато лечение, смерть может наступить очень быстро.
Первая помощь при острых приступах сердечной недостаточности заключается в принятии комфортного положения и приеме лекарственного препарата быстрого действия (Нитроглицерин с Валидолом под язык).

Принимать эти препараты можно неоднократно. Они не накапливаются в организме и не вызывают привыкания, однако всегда следует помнить, что Нитроглицерин способен значительно (и быстро) снизить артериальное давление , а, кроме этого, его некоторые больные попросту не переносят.
Людям, у которых диагностирована легкая сердечная недостаточность (I ф.к или ХСН I стадии), показано санаторно-курортное лечение. Оно имеет профилактическое значение и направлено на повышение функциональности сердечно-сосудистой системы. Благодаря планомерному, правильно подобранному чередованию периодов физической активности и покоя, происходит укрепление сердечной мышцы, что предотвращает дальнейшее развитие сердечной недостаточности. Но при выборе санатория необходимо учитывать, что больным с сердечно-сосудистыми заболеваниями противопоказаны:
- Резкая смена климатических условий,
- Переезд на дальние расстояния,
- Слишком высокие и пониженные температуры,
- Высокая солнечная радиация.
Курортно-санаторное лечение категорически запрещается больным с выраженными клиническими проявлениями сердечной недостаточности.
Из этой статьи вы узнаете: что такое острая сердечная недостаточность, какие бывают ее виды, наиболее частые причины возникновения. Симптомы, специальное лечение, как оказать помощь больному в домашних условиях.
Дата публикации статьи: 18.12.2016
Дата обновления статьи: 25.05.2019
Острой сердечной недостаточностью называется внезапно возникшее и угрожающее жизни патологическое состояние, при котором сердце полностью неспособно перекачивать кровь. В отличие от хронической сердечной недостаточности, которая может протекать «вялотекущее» и по несколько лет – при острой форме симптомы появляются резко и удерживаются в течении нескольких минут или часов.
Этот синдром является самым тяжелым осложнением всех болезней сердца, несет непосредственную угрозу жизни и в 45–60% заканчивается смертью больных. Его относят к неотложным состояниям, требующим экстренной медицинской помощи.
Состояние больных с любыми формами острой сердечной недостаточности критическое – они вынужденно находятся в лежачем или сидячем положении, задыхаются в состоянии покоя. Поэтому лечение должно быть консервативное (медикаменты, правильное положение тела, кислород) в режиме неотложных мероприятий, направленных на спасение жизни.
Лечебным процессом занимаются врачи двух специальностей: кардиолог или терапевт с обязательным участием реаниматолога. Больные с острой сердечной недостаточностью госпитализируются в реанимационное отделение.
Суть патологии, ее виды
За перекачивание крови в организме ответственны желудочки сердца. Всего их два:
- Левый – более мощный, принимает кровь из легких, обеспечивает продвижение по сосудам всего тела, снабжая их богатой кислородом кровью (большой круг кровообращения – конечности, внутренние органы, головной мозг).
- Правый – принимает кровь из вен всего тела, перекачивает по малому кругу (только по сосудам легких), где происходит всасывание кислорода.
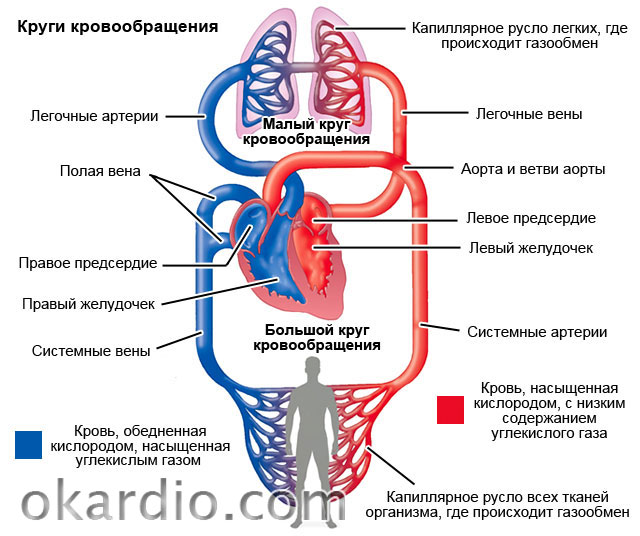
Если любой из желудочков сердца внезапно не сможет выполнять свою насосную функцию – возникает тяжелое нарушение кровообращения в соответствующем сосудистом круге.
В зависимости от того, какой желудочек больше поражен, острая сердечная недостаточность может быть:
- Левожелудочковой – происходит застой крови в легких, а все остальные ткани переживают кислородное голодание.
- Правожелудочковой – застой крови во всех тканях, недостаточное поступление крови в легкие.
- Сочетанной или бивентрикулярной – когда поражены оба желудочка.
В 70–75% первично нарушается функция левого желудочка, в 25–30% правого. Сочетанная бивентрикулярная недостаточность сердца может быть в том случае, если лечение не приносит эффекта. Ее возникновение говорит о полной несостоятельности миокарда и в 90–95% заканчивается смертью.
Причины возникновения
Общие причины возникновения острой левожелудочковой сердечной недостаточности
Две группы причин:
- Кардиальные (сердечные) – заболевания сердца, приводящие к критическому нарушению структуры и функции миокарда (сердечной мышцы) – в 93–97% случаев.
- Внекардиальные – тяжелые заболевания и поражение внутренних органов, которые приводят к вторичному поражению миокарда.
| 1. Кардиальные причины | 2. Внекардиальные причины |
|---|---|
| Инфаркт миокарда (омертвение) | Печеночно-почечная недостаточность |
| Миокардит (воспаление миокарда) | Злоупотребление алкоголем |
| Острые нарушения сердечного ритма (мерцание фибриляция, экстрасистолия) | Отравление токсическими веществами и медикаментами |
| Тяжелый гипертонический криз | Злокачественные опухоли с метастазами |
| Врожденные и приобретенные пороки сердца и клапанного аппарата | Тяжелая или длительно существующая анемия |
| Прогрессирование и полная декомпенсация хронической сердечной недостаточности | Заболевания щитовидной железы (тиреотоксикоз, гипотиреоз), надпочечников (недостаточность, феохромоцитома) |
| Кардиомиопатия любого вида | Сепсис и тяжелые инфекции |
| Травмы сердца (ранения, сотрясение) | Объемный инсульт головного мозга |
| Послеродовая кардиопатия | Тяжелые операции, травмы, ожоги |
 Кардиомиопатия – одна из причин острой левожелудочковой сердечной недостаточности
Кардиомиопатия – одна из причин острой левожелудочковой сердечной недостаточности
Причины возникновения правожелудочковой сердечной недостаточности
Острая сердечная недостаточность правого желудочка отличается от левожелудочковой по причинам и механизмам развития. Наиболее часто это могут быть:
- (крупных веток) – закупорка сосудов легких тромбами;
- массивный инфаркт правого желудочка или межжелудочковой перегородки;
- переполнение (тампонада) перикарда кровью в результате травмы;
- травма грудной клетки, сопровождающаяся повреждением легких, скоплением воздуха и крови в плевральных полостях (клапанный пневмоторакс, гемоторакс);
- плеврит и перикардит (воспаление перикарда и плевры, сопровождающееся накоплением большого количества жидкости);
- массивное одностороннее или двухстороннее воспаление легких (пневмония);
- тяжелое течение бронхиальной астмы и астматический статус.
Теоретически, общей причиной возникновения острой недостаточности как правого, так и левого желудочков сердца могут быть любые из кардиальных и внекардиальных факторов. Но на практике наблюдается такая закономерность, что все болезни сердца и остальные патологические состояния протекают с преимущественным поражением миокарда именно левого желудочка. Поэтому они осложняются острой левожелудочковой сердечной недостаточностью.
Правый желудочек становится несостоятельным в основном (в 90–95%) по причине острой патологии со стороны легочной ткани. В результате ее стремительных перестроек миокард не может преодолеть повышенное сопротивление, оказываемое легочными сосудами в момент выброса крови.
Степени сердечной недостаточности
Разделение острой сердечной недостаточности на степени тяжести определяется выраженностью симптомов. Чем тяжелее проявления, тем выше степень.
Симптомы
В 80–90% случаев клиническая картина острой сердечной недостаточности всегда развивается очень быстро и внезапно (в течении нескольких минут) и может продолжаться до нескольких часов. В остальных 10–20% случаев проявления нарастают постепенно. Симптомы зависят от:
- причины возникновения;
- степени нарушений кровообращения;
- локализации пораженного желудочка (правый либо левый).
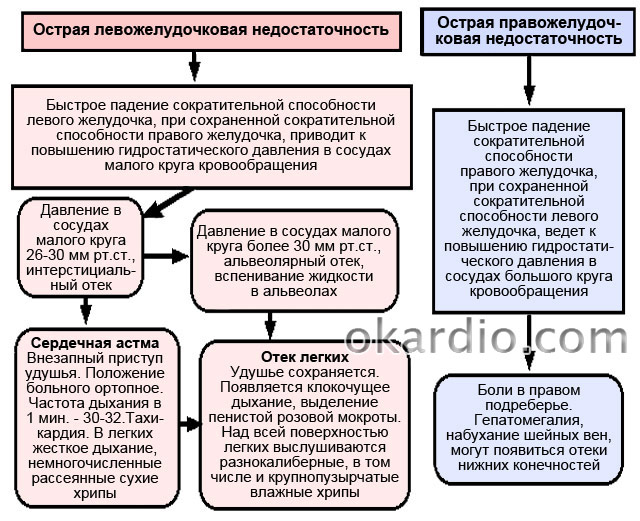
Недостаточность левого желудочка
Основные симптомы и проявления острой левожелудочковой сердечной недостаточности с учетом значимых факторов описаны в таблице:
| Степень тяжести | Симптомы, характеризующие степень тяжести |
|---|---|
| Сердечная астма | Внезапная одышка, удушье, чувство нехватки воздуха |
| Беспокойство, тревога, чувство страха | |
| Частое дыхание (более 22–25/минуту), поверхностное | |
| Вынужденное сидячее положение, невозможность лежать | |
| Синюшность пальцев рук, ног, кончика носа и ушей | |
| Бледность кожи и лица, липкий холодный пот | |
| Снижение артериального давления (до 100/60 мм рт. ст) | |
| Отек легких | Тяжела одышка и удушье, частое дыхание (более 25/минуту) |
| Хрипы клокочущего характера, которые слышны на расстоянии | |
| Сухой кашель с периодическим выделением пенисто мокроты | |
| Полная невозможность дыхания в положении лежа | |
| Слабый частый пульс (более 110 уд), глухость сердечных тонов | |
| Множественные влажные хрипы при выслушивании легких | |
| Остальные симптомы, характерные для сердечной астмы | |
| Кардиогенный шок | Помрачение сознания (заторможенность) или отсутствие |
| Снижение артериального давления менее 90/60 мм рт.ст. | |
| Выраженная бледность кожи с мраморно-синюшным оттенком | |
| Отсутствие мочи | |
| Все остальные симптомы отека легких и сердечной астмы |
 Симптомы недостаточности левого желудочка
Симптомы недостаточности левого желудочка
Процесс развития симптомов:
- Сердечная недостаточность левожелудочкового типа начинается из симптомов застоя крови в малом круге и поражения легких (одышка).
- По мере повышения давления в сосудах кровь начинает пропитывать легочную ткань, в результате чего она отекает и дыхание становится вообще не возможным.
- Если эти изменения не ликвидировать, они приводят к обеднению крови кислородом, что еще больше усугубляет состояние сердца.
- Последним этапом становится нарушение работы головного мозга и всех внутренних органов, прекращение сократительной деятельности миокарда, критическое снижение артериального давления. Все это за собой влечет смерть.
Правожелудочковая недостаточность
Если несостоятельным становится правый желудочек сердца, возникают симптомы застоя крови в самых крупных венах организма – верхней и нижней полой венах. Это состояние называют острым легочным сердцем. Его проявления:

Обязательные методы диагностики
Всем больным с признаками острой сердечной недостаточности требуется дополнительная диагностика:
- ЭКГ (электрокардиография);
- рентгенография грудной клетки;
- пульсоксиметрия (измерение напряжения кислорода в крови);
- общий анализ крови;
- ЭХО-кардиография (УЗИ сердца);
- другие методы для уточнения причины острой сердечной недостаточности: анализ крови на тропонины, коагулограмма, биохимическое исследование.
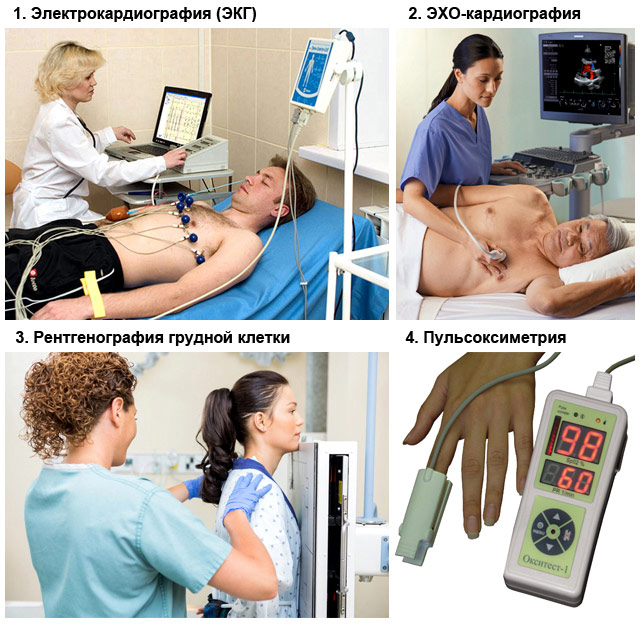 Методы диагностики острой сердечной недостаточности
Методы диагностики острой сердечной недостаточности
Методы и этапы лечения
Поскольку острая сердечная недостаточность является острым состоянием, то лечебные мероприятия по его устранению должны оказываться в экстренном порядке. Дорога буквально каждая минута. Как только заподозрена эта проблема, нужно начинать оказывать помощь.
Мероприятия первой помощи в домашних условиях
- Вызовите скорую помощь по телефону 103!
- Обеспечьте больному нужное положение тела: полусидя, ноги и руки опущены вниз, обязательно чтобы была опора под спину и голову. Опущенные конечности будут удерживать в себе кровь, что снизит нагрузку на сердце, а полусидячее положение туловища уменьшит одышку.
- Создайте условия для свободного доступа свежего воздуха к больному – освободите грудную клетку и шею от одежды и других предметов, откройте форточку, окно или дверь в помещении.
- При появлении симптомов отека легких рекомендуется наложить умеренно сдавливающие жгуты на нижние и верхние конечности (на уровне плеч и бедер);
- Пусть больной вместе с вдыхаемым воздухом вдыхает пары этилового спирта или крепкого алкогольного напитка (водка). Смочите ими ватку и уложите возле носа. Спирт является хорошим пеногасителем и препятствует прогрессированию отека легких.
- Определите пульс, частоту дыхания и давление. Если они отсутствуют, это говорит о клинической смерти. Начинайте реанимационные мероприятия: надавливания на нижнюю треть грудины (массаж сердца) около 100 р/мин, искусственное дыхание. Перед их выполнением уложите больного на спину на твердой поверхности, запрокиньте голову, очистите ротовую полость от слизи и посторонних предметов (протезы, рвотные массы и т. д.).


Медикаментозное лечение
Излечить острую сердечную недостаточность можно только путем комплексной медикаментозной терапии. Она включает в себя:
1. Обезболивание и снятие страха
Для этого внутримышечно вводятся препараты:
- Анальгин или Кетанов в сочетании с Димедролом;
- Наркотические аналгетики – Морфин (предпочтительно), Промедол, Омнопон (при отсутствии Морфина).

2. Стимуляция сердечной деятельности
- Дофамин – увеличивает силу и частоту сердечных сокращений (разгоняет сердце), повышает артериальное давление. Вводится в виде внутривенной капельницы в высоких дозах при низком давлении, в низких дозах при нормальном или повышенном давлении в сочетании с отеком легких.
- Мезатон, Норадреналин – преимущественно повышают артериальное давление, стимулируют миокард с минимальным влиянием на частоту сокращений. Наиболее целесообразно внутривенные уколы или капельницы при кардиогенном шоке.
- (Дигоксин, Строфантин) – увеличивают силу сердечных сокращений, замедляя их частоту. Не влияют на артериальное давление. Противопоказаны при инфаркте миокарда.

3. Уменьшение венозного возврата крови к сердцу, разгрузка желудочков
- Нитраты – препараты Нитроглицерин, Изокет, Нитро-мик. Можно давать больному как в виде таблеток под язык каждые 5–10 минут или вводить внутривенно (ставить капельницу) под контролем давления.
- Бета блокаторы (препараты Метопролол, Анаприлин) – таблетка под язык.
- Мочегонные средства (препараты Фуросемид, Лазикс, Трифас). Лучше всего вводить внутривенно в высоких дозах.

4. Другие мероприятия и препараты
- Постоянные ингаляции увлажненного кислорода с парами этанола.
- Внутривенное введение глюкокортикоидных гормонов (препараты Преднизолон, Дексаметазон, Гидрокортизон).
- Препараты, расширяющие бронхи – Эуфиллин.
- Специфические медикаменты для лечения основных заболеваний (тромбоэмболия легочной артерии, инфаркт миокарда, аритмия) – антикоагулянты (Гепарин), (Амиодарон, Аритмил, Верапамил, Лидокаин).

Если причина сердечной недостаточности обусловлена травмами, ранениями сердца и грудной клетки, патологическим скоплением жидкости в плевре или перикарда на фоне воспаления, больные нуждаются в срочном оперативном лечении – пункции или постановки дренажа в соответствующую полость для откачивания выпота (крови, гноя).
Исход и прогноз
Острая сердечная недостаточность характеризуется неутешительными общими статистическими данными – около 50–60% больных умирают. Исход зависит от причины возникновения, степени выраженности и своевременности лечения этого осложнения. При правильном лечении прогнозы такие:
- Если причина или массивная тромбоэмболия легочной артерии – летальность превышает 90%.
- Начальные симптомы в 90% успешно разрешаются на фоне медикаментозного лечения.
- Успешность лечения проявлений острой сердечной недостаточности в виде сердечной астмы – 60–70%.
- Стадия отека легких разрешается в 50%.
- Кардиогенный шок в 80–90% заканчивается смертью.
Несмотря на печальную статистику, ни в коем случае не опускайте руки. Жизнь одна, и за нее нужно бороться. Тем более, что старания вознаграждаются!

Описание:
Острая (ОСН) - клинический синдром, характеризующийся быстрым возникновением симптомов, характерных для нарушенной функции сердца (сниженный сердечный выброс, недостаточная перфузия тканей, повышенное давление в капиллярах легких, застой в тканях). Она развивается без связи с наличием кардиологической патологии в прошлом. Нарушения сердца могут носить характер систолической или диастолической дисфункции, нарушений сердечного ритма, нарушений преднагрузки и постнагрузки. Эти нарушения часто носят угрожающий жизни характер и требуют проведения экстренных мероприятий. ОСН может развиться как острое заболевание de novo (то есть у пациента без имевшейся раньше дисфункции сердца) или в качестве острой декомпенсации .
Симптомы:
Жалобы.При поступлении больной предъявляет жалобы на одышку / удушье, сухой , кровохарканье, страх смерти. При развитии отека легких появляется кашель с пенистой мокротой, часто окрашенной в розовый цвет. Больной принимает вынужденное положение сидя.
При физикальном обследовании следует обратить особое внимание на пальпацию и аускультацию сердца с определением качества сердечных тонов, наличия III и IV тонов, наличия и характера шумов. У пожилых пациентов необходимо определить признаки периферического : неравномерный пульс, шумы на сонных артериях и брюшной аорте. Важно систематически оценивать состояние периферической циркуляции, температуру кожных покровов, степень заполнения желудочков сердца. Давление заполнения правого желудочка можно оценить с помощью венозного давления, измеренного в наружной яремной или верхней полой вене. О повышенном давлении заполнения левого желудочка обычно свидетельствует наличие влажных хрипов при аускультации легких и/или признаков застоя крови в легких при грудной клетки.
ЭКГ. При острой сердечной недостаточности ЭКГ бывает неизмененной крайне редко. В выявлении этиологии ОСН может помочь определение ритма, признаков перегрузки. Особое значение имеет регистрация ЭКГ при подозрении на . Кроме того, на ЭКГ можно выявить нагрузку на левый или правый желудочек, предсердия, признаки перимиокардита и хронических заболеваний, таких как гипертрофия желудочков или дилатационная .
Классификация Killip
Стадия I - нет признаков сердечной недостаточности.
Стадия II - сердечная недостаточность (влажные хрипы в нижней половине легочных полей, III тон, признаки венозной гипертензии в легких).
Стадия III - тяжелая сердечная недостаточность (явный ; влажные хрипы распространяются более чем на нижнюю половину легочных полей).
Стадия IV - (систолическое АД менее 90 мм рт.ст. с признаками периферической вазоконстрикции: олигурия, цианоз, потливость).
ОСН характеризуется разнообразием клинических вариантов:
- отек легких (подтвержденный при рентгенографии грудной клетки) - тяжелый респираторный дистресс с влажными хрипами в легких, ортопноэ и, как правило, насыщением артериальной крови кислородом - кардиогенный шок - клинический синдром, характеризующийся гипоперфузией тканей из-за сердечной недостаточности, которая сохраняется после коррекции преднагрузки. В отношении параметров гемодинамики нет четких определений данного состояния. Обычно наблюдается артериальная гипотония (систолическое АД 60 уд./мин, наличие застоя в тканях возможно, но необязательно;
- острая декомпенсированная сердечная недостаточность (впервые возникшая декомпенсация ХСН) с характерными жалобами и симптомами ОСН умеренной степени выраженности, которые не соответствуют критериям кардиогенного шока, отека легких или ;
- гипертензивная ОСН - симптомы ОСН у больных с относительно сохранной функцией левого желудочка в сочетании с высоким АД и рентгенологической картиной венозного застоя в легких или отека легких;
- сердечная недостаточность с высоким сердечным выбросом - симптомы ОСН у больных с высоким сердечным выбросом, обычно в сочетании с тахикардией (вследствие аритмий, тиреотоксикоза, болезни Педжета, ятрогенных и других причин), теплыми кожными покровами и конечностями, застоем в легких и иногда низким АД (септический шок);
- правожелудочковая недостаточность - синдром низкого сердечного выброса в сочетании с повышенным давлением в яремных венах, увеличением печени и артериальной гипотензией.
Причины возникновения:
Основные причины и факторы, способствующие развитию ОСН:
1. Декомпенсация хронической сердечной недостаточности.
2. Обострение ИБС (острый коронарный синдром):
- инфаркт миокарда или нестабильная с распространенной ишемией миокарда;
- механические осложнения ;
- инфаркт миокарда правого желудочка.
3. Гипертонический криз.
4. Остро возникшая .
5. Остро возникшая клапанная регургитация, усугубление предшествующей клапанной регургитации.
6. Тяжелый аортальный стеноз.
7. Тяжелый острый .
8. .
9. Расслоение аорты.
10. Послеродовая кардиомиопатия.
11. Несердечные провоцирующие факторы:
- недостаточная приверженность к лечению;
- перегрузка объемом;
- инфекции, особенно и ;
- тяжелый ;
- обширная операция;
-
Нужно также помнить, что нитроглицерин (или его аналоги) также способствует уменьшению напряжения кровяного давления в кровеносных сосудах. Поэтому больному надо дать (под язык!) таблетку нитроглицерина или одну каплю его однопроцентного раствора (таковой имеется в аптеках). В особо тяжелых случаях можно временно (до прихода врача) наложить жгуты на область бедер, чтобы исключить из циркуляции некоторый объем крови. Жгуты следует накладывать через 5-10 мин после того, как больного переведут в полусидячее (сидячее) положение, так как перемещение крови в нижние отделы тела не происходит мгновенно. Если вы умеете вводить лекарство внутривенно, сразу же введите 0,3-0,5 мл 0,05%-ного раствора строфантина с 20 мл физиологического стерильного раствора.
Острая сердечная недостаточность (ОСН) – это состояние, наступающее в результате резкого ослабления сократительной функции сердечной мышцы, сопровождающееся застойными процессами в малом и большом круге кровообращения, а также нарушением внутрисердечной динамики. Острая сердечная недостаточность приводит к крайне тяжелым осложнениям по причине нарушений функций внутренних органов из-за неспособности миокарда обеспечить необходимое кровоснабжение.
Состояние может возникнуть как обострение хронической сердечной недостаточности или же дебютировать спонтанно у лиц, не имеющих дисфункций сердца в анамнезе. Острая сердечная недостаточность занимает первые места среди причин госпитализации и по показателю смертности во многих странах мира.
Причины острой сердечной недостаточности и факторы риска
Причины, способствующие возникновению острой сердечной недостаточности, делят условно на три группы:
- те, что приводят к увеличению сердечного выброса;
- те, что приводят к резкому и значительному увеличению преднагрузки;
- те, что приводят к резкому и значительному увеличению постнагрузки.
Среди них наиболее частых причин острой сердечной недостаточности:
- расслоение аорты;
- пороки сердца (врожденные и приобретенные);
- тампонада сердца;
- осложнения ишемической болезни сердца (инфаркт , острый коронарный синдром);
- обострение хронического обструктивного заболевания легких;
- кардиомиопатия у женщин во время беременности;
- тяжелые инфекционные заболевания; и др.
ОСН может развиться на фоне сепсиса , тиреотоксикоза и других тяжелых патологических состояний.
Острая сердечная недостаточность по левому типу (левожелудочковая) образуется при таких патологиях, когда нагрузка приходится преимущественно на левый желудочек: инфаркт миокарда, гипертоническая болезнь , аортальный порок сердца.
Острая сердечная недостаточность по правому типу (правожелудочковая) может быть обусловлена экссудативным перикардитом , стенозом устья легочной артерии , слипчивым перикардитом.
Формы заболевания
Ввиду разнообразия причин, способствующих возникновению острой сердечной недостаточности, она классифицируется в зависимости от преобладающих поражений тех или иных отделов сердца и механизмов компенсации/декомпенсации.
По типу гемодинамики:
- Острая сердечная недостаточность с застойным типом гемодинамики.
- Острая сердечная недостаточность с гипокинетическим типом гемодинамики (кардиогенный шок , синдром малого выброса).
Застойную, в свою очередь, делят на:
- острую сердечную недостаточность по левому типу (левожелудочковая, или левопредсердная);
- острую сердечную недостаточность по правому типу (правожелудочковая, или правопредсердная);
- тотальную (смешанную) острую сердечную недостаточность.

Гипокинетическая (кардиогенный шок) бывает следующих видов:
- истинный шок;
- рефлекторный;
- аритмический.
При кардиогенном шоке показатель летальности достигает 80%.
Согласно стандартам Европейского общества кардиологов (принята в 2008 г.) острая сердечная недостаточность подразделяется на следующие формы:
- обострение хронической сердечной недостаточности;
- кардиогенный шок;
- изолированная правожелудочковая острая сердечная недостаточность;
- острая сердечная недостаточность при остром коронарном синдроме;
- хроническая сердечная недостаточность с гипертензией.
Стадии
Классификация по степени тяжести основывается на оценке периферического кровообращения:
- класс I (группа А, «теплый и сухой»);
- класс II (группа В, «теплый и влажный»);
- класс III (группа L, «холодный и сухой»);
- класс IV (группа С, «холодный и влажный»).
В зависимости от рентгенологических признаков и проявлений острой сердечной недостаточности (классификация по Киллипу) выделяют:
- класс I – без проявлений признаков сердечной недостаточности;
- класс II – влажные хрипы в нижних отделах легких, симптомы нарушения легочного кровообращения;
- класс III – влажные хрипы в легких, выраженные признаки отека легких;
- класс IV – кардиогенный шок, сужение периферических сосудов, нарушение выделительной функции почек, гипотензия .
Классификация по Килиппу разработана для оценки состояния пациентов с острой сердечной недостаточностью, развившейся на фоне инфаркта миокарда, но может использоваться и для других видов патологии.
Симптомы острой сердечной недостаточности
При острой сердечной недостаточности пациенты предъявляют жалобы на слабость, спутанность сознания. Наблюдается бледность кожных покровов, кожа влажная, холодная на ощупь, отмечается снижение кровяного давления, уменьшение количества выделенной мочи (олигурия), нитевидный пульс. Могут проявляться симптомы основного заболевания, на фоне которого развилась ОСН.
Кроме того, острой сердечной недостаточности свойственны:
- периферические отеки;
- болезненность в эпигастральной области при пальпации;
- одышка;
- влажные хрипы.
Острая левожелудочковая недостаточность
Проявлениями ОСН по левому типу являются альвеолярный и интерстициальный отек легких (сердечная астма). Интерстициальный отек легких развивается чаще на фоне физического и/или нервного напряжения, но также может проявиться во время сна в виде резкого удушья, провоцируя внезапное пробуждение. Во время приступа отмечаются нехватка воздуха, надсадный кашель с характерной одышкой, общая слабость, бледность кожных покровов. Из-за резкого усиления одышки пациент принимает вынужденное положение, сидя с опущенными ногами. Дыхание жесткое, пульс аритмичный (ритм галопа), слабого наполнения.

При прогрессировании застойных явлений в малом круге кровообращения развивается отек легких – острая легочная недостаточность, которая вызывается значительным пропотеванием транссудата в легочную ткань. Клинически это выражается удушьем, кашлем с выделением обильного количества пенистой мокроты с примесью крови, влажными хрипами, цианозом лица , тошнотой, рвотой. Пульс нитевидный, кровяное давление снижается. Отек легких относится к неотложным состояниям, требующим незамедлительного проведения интенсивной терапии из-за высокой вероятности летального исхода.
Острая сердечная недостаточность приводит к крайне тяжелым осложнениям по причине нарушений функций внутренних органов из-за неспособности миокарда обеспечить необходимое кровоснабжение.
Острая левожелудочковая недостаточность может проявляться обмороками, обусловленными гипоксией мозга из-за асистолии или снижения сердечного выброса.
Острая правожелудочковая недостаточность
Острая сердечная недостаточность по правому типу развивается на фоне тромбоэмболии легочной артерии. Застойные явления в большом круге кровообращения проявляются одышкой, цианозом кожных покровов, отеками нижних конечностей , интенсивной болью в области сердца и правом подреберье. Артериальное давление снижается, пульс частый, слабого наполнения. Наблюдается увеличение печени, а также (реже) селезенки.

Признаки острой сердечной недостаточности, обусловленной инфарктом миокарда, варьируют от незначительного застоя в легких до резкого уменьшения сердечного выброса и проявлений кардиогенного шока.
Диагностика
Для постановки диагноза ОСН проводят сбор жалоб и анамнеза, в ходе которого уточняются наличие заболеваний, на фоне которых развилась патология, уделяя особое внимание принимаемым лекарственным препаратам. Затем проводят:
- объективный осмотр;
- аускультацию сердца и легких;
- нагрузочные тесты на основе электрокардиографии (тредмил-тест, велоэргометрия);
- рентгенографическое исследование органов грудной клетки;
- магниторезонансную томографию сердца;
- биохимический анализ крови (уровни глюкозы, электролитов, креатинина, мочевины, печеночных трансаминаз и пр.);
- определение газового состава крови.
При необходимости проводится коронарография , в ряде случаев может потребоваться эндомиокардиальная биопсия.
Для определения поражения внутренних органов выполняют УЗИ брюшной полости.
ОСН может развиться на фоне сепсиса, тиреотоксикоза и других тяжелых патологических состояний.
С целью дифференциальной диагностики одышки при острой сердечной недостаточности и одышки, обусловленной внесердечными причинами, проводят определение натрийуретических пептидов.
Лечение острой сердечной недостаточности
Пациенты с ОСН подлежат госпитализации в кардиореанимационное отделение или отделение интенсивной терапии и реанимации.
Схема скорой помощи на догоспитальном этапе больным с острой сердечной недостаточностью по левому типу включает:
- купирование приступов так называемой дыхательной паники (в случае необходимости при помощи наркотических анальгетиков);
- инотропную стимуляцию сердца;
- оксигенотерапию;
- искусственную вентиляцию легких;
- снижение пред- и постнагрузки на сердце;
- снижение давления в системе легочной артерии.

К неотложным мероприятиям при купировании приступа острой правожелудочковой недостаточности относят:
- устранение основной причины, на фоне которой возникло патологическое состояние;
- нормализацию кровоснабжения легочного сосудистого русла;
- устранение или снижение тяжести гипоксии.
Лечение острой сердечной недостаточности в отделении кардиореанимации проводится под инвазивным или неинвазивным непрерывным мониторингом:
- инвазивный – выполняется катетеризация периферической артерии или центральной вены (по показаниям), с помощью катетера осуществляется контроль кровяного давления, сатурации венозной крови, а также вводятся лекарственные препараты;
- неинвазивный – контролируется артериальное давление, температура тела, число дыхательных движений и сердечных сокращений, объем мочи, проводится ЭКГ.
Терапия острой сердечной недостаточности в отделении кардиореанимации направлена на минимизацию нарушений функций сердца, улучшение показателей крови, оптимизацию кровоснабжения тканей и органов, а также насыщение организма кислородом.
Для купирования сосудистой недостаточности применяют введение жидкости под контролем диуреза. При развитии кардиогенного шока применяют вазопрессорные средства. При отеке легких показаны диуретические препараты, кислородные ингаляции, кардиотонические лекарственные средства.
Показатель пятилетней выживаемости пациентов, перенесших острую сердечную недостаточность, составляет 50%.
До выхода из критического состояния пациенту показано парентеральное питание.
При переводе из реанимационного отделения проводят реабилитацию больного. На этом этапе лечения определяется необходимость оперативных вмешательств.
Схема лечения острой сердечной недостаточности выбирается в зависимости от этиологических факторов, формы заболевания и состояния пациента и осуществляется посредством оксигенотерапии, а также приема лекарственных средств следующих основных групп:
- петлевые диуретики;
- вазодилататоры;
- инотропные препараты; и др.
Медикаментозная терапия дополняется назначением витаминных комплексов, также пациентам показана диета.
Если острая сердечная недостаточность развилась на фоне пороков сердца, аневризмы сердца и некоторых других заболеваний, рассматривается вопрос о хирургическом лечении.
После выписки из стационара продолжается физическая реабилитация пациента, а также осуществляется дальнейший мониторинг состояния его здоровья.
Возможные осложнения и последствия
Острая сердечная недостаточность представляет опасность именно из-за высокого риска развития жизнеугрожающих состояний:
- кардиогенный шок;
- отек легких;
- тромбоэмоболии.
Прогноз
При кардиогенном шоке показатель летальности достигает 80%.
Показатель пятилетней выживаемости пациентов, перенесших острую сердечную недостаточность, составляет 50%.
Отдаленный прогноз зависит от наличия сопутствующих заболеваний, тяжести протекания сердечной недостаточности, эффективности применяемого лечения, общего состояния пациента, его образа жизни и т. д.
Своевременное адекватное лечение патологии на ранних стадиях дает положительные результаты и обеспечивает благоприятный прогноз.
Профилактика
С целью предупреждения развития, а также для предотвращения прогрессирования уже возникнувшей острой сердечной недостаточности рекомендуют придерживаться ряда мер:
- своевременные консультации кардиолога при подозрении на наличие сердечной патологии;
- достаточная физическая активность (регулярная, но не изнуряющая);
- контроль массы тела;
- своевременное лечение и профилактика заболеваний, которые могут приводить к возникновению острой сердечной недостаточности;
- отказ от вредных привычек.
Видео с YouTube по теме статьи:









