Сложность диагностики трепетания предсердий. Как классифицируются фибрилляция и трепетание предсердий при мерцательной аритмии? Трепетание предсердий лечение медикаментозное и оперативное
Что представляют собой фибрилляция предсердий, трепетание предсердий - на этот вопрос ответит врач.
Мерцательную аритмию можно отнести к одному из наиболее типичных нарушений сердечных ритмов. Но она не несет в себе смертельную угрозу, а потому не является слишком угрожающей здоровью, как если бы это была аритмия желудочковая.
Что такое фибрилляция предсердий и трепетание предсердий?
Иначе эту патологию медики именуют фибрилляция предсердий - ФП.
 Наджелудочковая тахикардия, к которой относится такой вид, как фибрилляция предсердий, заключается в том, что начинают происходить патологические сокращения предсердий, которые отличаются от обычных тем, что имеют постоянную нерегулярность, и частота сокращений, бывает, достигает 350 уд./мин. Сокращаются нерегулярно и желудочки.
Наджелудочковая тахикардия, к которой относится такой вид, как фибрилляция предсердий, заключается в том, что начинают происходить патологические сокращения предсердий, которые отличаются от обычных тем, что имеют постоянную нерегулярность, и частота сокращений, бывает, достигает 350 уд./мин. Сокращаются нерегулярно и желудочки.
К ним относятся:
- изменения миокарда, когда нарушаются его проводимость и возбудимость;
- замещение клеток миокарда на соединительную ткань при кардиосклерозе;
- воспаление миокарда, при котором нарушается его структура;
- артериальная гипертензия;
- пороки ревматического характера, когда поражены клапаны.
Но не всегда фибрилляция зависит от сердечной деятельности.
 Может сказаться заболевание какого-нибудь органа, и это чаще всего:
Может сказаться заболевание какого-нибудь органа, и это чаще всего:
- недуги щитовидной железы, когда проявляется тиреотоксикоз;
- большое количество употребленных диуретиков или симпатомиметиков;
- гипокалиемия;
- интоксикация, в большинстве своем вызванная алкоголем или наркотиками;
- лечение сердечной недостаточности с помощью сердечных гликозидов;
- испуг или другая форма эмоционального напряжения;
- возрастные изменения опасны тем, что структура миокарда предсердий ухудшается, тогда появляется мелкоочаговый кардиосклероз.
 Формы фибрилляций различают, опираясь на клинические проявления:
Формы фибрилляций различают, опираясь на клинические проявления:
- Приступообразная, или пароксизмальная. Появляется эпизодично и может иметь продолжительность до 48 часов. Если используют кардиоверсию, то до 7 дней, в случае восстановления нормы - спонтанно.
- Персистирующая. Длится больше 7 дней, нет спонтанного восстановления. Как вариант, фибрилляция поддается кардиоверсии через двое суток.
- Хроническая. Длится непрерывно, кардиоверсии не поддается.
Учитывается и частота сердечных сокращений при следующих формах фибрилляции:
- тахисистолической - желудочки сокращаются более 100 уд./мин;
- нормосистолической - до 100 уд./мин;
- брадисистолической - не будут достигать и 60 уд./мин.
Различие между фибрилляцией и трепетанием
Мерцательная аритмия - это трепетание предсердий и фибрилляция предсердий.
 Трепетание предсердий - это когда волокна миокарда сокращаются, но замедленно: 200–400 уд./мин.
Трепетание предсердий - это когда волокна миокарда сокращаются, но замедленно: 200–400 уд./мин.
Учитывая, что время рефрактерности атриовентрикулярного узла составляет такой промежуток, когда на желудочки не могут передаваться некоторые импульсы, они могут сокращаться не так быстро.
Но все равно это приводит к тому, что функция сердца в качестве насоса нарушается, и на миокард приходится излишняя нагрузка.
При фибрилляции происходит другая патология. Если учесть, что электрический импульс появляется в стенке правого предсердия, а затем идет по миокарду предсердий, желудочков и нужен для того, чтобы способствовать сокращению и впоследствии выбросу крови, значит, импульс играет важную роль при работе сердца.
 При ФП импульс меняется и уже носит характер хаотичный, потому способствует тому, что предсердие начинает как бы мерцать, то есть волокна миокарда начинают вразнобой быстро сокращаться. Передавая беспорядочное возбуждение на желудочки, они начинают сокращаться также невпопад.
При ФП импульс меняется и уже носит характер хаотичный, потому способствует тому, что предсердие начинает как бы мерцать, то есть волокна миокарда начинают вразнобой быстро сокращаться. Передавая беспорядочное возбуждение на желудочки, они начинают сокращаться также невпопад.
Если имеются фибрилляция предсердий, трепетание предсердий, и это не лечить, вовремя не обратившись к врачу, то у некоторых пациентов наблюдалось дальнейшее развитие тромбоэмболического инсульта или инфаркта миокарда.
Последствия фибрилляции
Можно проследить за механизмом развития: фибрилляция не дает предсердию сокращаться полноценно, и кровь будет стоять, что нередко приводит в пристеночном месте к образованию тромбов.
Поток крови подхватывает тромб и несет в аорту или в меньшие артерии - вот и повод для образования тромбоэмболии какой-нибудь артерии, которая должна питать один из органов.
 Перекрытое кровоснабжение способствует тому, что происходит некроз - инфаркт органа. Если этим органом является мозг, к которому так легко добраться по каротидным артериям, то говорят об ишемическом инсульте.
Перекрытое кровоснабжение способствует тому, что происходит некроз - инфаркт органа. Если этим органом является мозг, к которому так легко добраться по каротидным артериям, то говорят об ишемическом инсульте.
Если уже существует недостаточность кровообращения, фибрилляция и трепетание предсердий вызывают отек легких или еще большую проблему, связанную с появлением сердечной астмы, то есть острую недостаточность левого желудочка.
Если сокращения желудочка составляют выше 90 уд./мин, и это происходит постоянно, то тогда может произойти расширение сердечных полостей, что в медицине носит название дилатационной кардиомиопатии.
Очень редко, но все же может случиться и такое, что начавшийся приступ мерцательной аритмии, если ярко выражены гемодинамические проблемы, возможно, доведет до аритмогенного шока. Это опасное состояние, так как возможна остановка сердца.
Как лечить патологию?
 Врач выберет правильное лечение. Фибрилляция предсердий требует обязательного лечения. Существует кардиоверсия, когда требуется восстановление синусового ритма.
Врач выберет правильное лечение. Фибрилляция предсердий требует обязательного лечения. Существует кардиоверсия, когда требуется восстановление синусового ритма.
Необходима профилактика повторения пароксизмов, также понадобится контроль, чтобы частота сокращений желудочков не выходила за пределы нормы.
Для грамотного лечения понадобятся медикаменты, которые помогут избавиться от осложнений - тромбоэмболий.
Лекарства используют для следующих целей:
- Восстановление сердечного ритма, например, Пропафенон.
- Контроль ЧСС, частоты и силы сокращений, применяют в этом случае бета-адреноблокаторы, сердечные гликозиды.
- Снижение возможности образования тромбов, чтобы разжижалась кровь, если форма заболевания хроническая или персистирующая. Сюда относятся антикоагулянты как прямого, так и непрямого действия. При применении таких лекарств следует контролировать показатели свертываемости крови.
- Питание и улучшение процесса обмена в сердечной мышце. Такие препараты относят к метаболическим, они могут защитить миокард от пагубного влияния ишемии. Некоторые врачи считают, что такой метод терапии стоит на втором месте и не обязателен.
 Чтобы аритмию выявить, иногда приходится использовать современную медицинскую аппаратуру. Но она имеет определенные симптомы.
Чтобы аритмию выявить, иногда приходится использовать современную медицинскую аппаратуру. Но она имеет определенные симптомы.
В основном больные жалуются на:
- неожиданно резкое изменение количества сердечных ударов, что не соответствует норме;
- ощутимые сердечные перебои;
- болевые ощущения в районе сердца;
- необычные странные звуки в зоне сердца;
- одышку, нехватку воздуха;
- чувство паники и страха;
- слабость в теле, головокружение, обморок;
- непереносимость физической нагрузки;
 Частое мочеиспускание, это вызвано тем, что в организме начинает активно вырабатываться натрийуретический пептид.
Частое мочеиспускание, это вызвано тем, что в организме начинает активно вырабатываться натрийуретический пептид.
Если есть подозрение на фибрилляцию предсердий, нужно проверить пульс. Но если частота сердечных сокращений очень высокая, то есть число сокращений выше частоты пульса, то может произойти дефицит пульса.
Особый фактор риска представляют люди, у которых имеются болезни сердечно-сосудистой системы, сюда входят пороки сердца, сердечная недостаточность, опухоли и воспаления сердца.
 Могут повлиять на возникновение аритмии сахарный диабет, заболевания почек, щитовидной железы, синдром сонного апноэ или хроническая обструктивная болезнь легких.
Могут повлиять на возникновение аритмии сахарный диабет, заболевания почек, щитовидной железы, синдром сонного апноэ или хроническая обструктивная болезнь легких.
Опасны возрастные изменения, но среди молодых пациентов тоже есть тревожный процент, даже у тех, кто не испытывал проблем с сердцем.
 Есть и другие важные причины возникновения аритмии. Это операции на сердце, поражение электричеством, частое употребление алкоголя, непосильная физическая нагрузка, долгое пребывание в жарких условиях, переедание.
Есть и другие важные причины возникновения аритмии. Это операции на сердце, поражение электричеством, частое употребление алкоголя, непосильная физическая нагрузка, долгое пребывание в жарких условиях, переедание.
Очень редкий случай фибрилляции предсердий может быть вызван наследственной предрасположенностью.
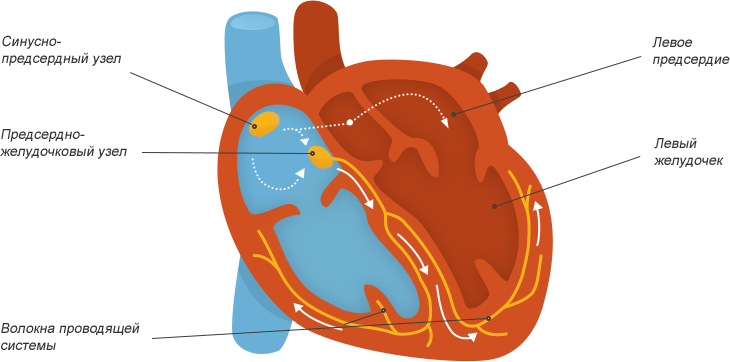
Т репетание предсердий - это нарушение нормального сердечного ритма по причине генерирования аномального импульса вне синусового узла или многократного зацикленного проведения по патологическому пути.
В результате возникают спонтанные, но ритмичные сокращения миокарда. Состояние похоже на иное, фибрилляцию. Однако в последнем случае возникают хаотичные движения, неправильные. Такое состояние много опаснее. В отличие от него, трепетание несет меньшую угрозу для здоровья и жизни.
При этом никто не гарантирует, что без лечения не произойдет перехода процесса в . Опасные формы аритмии имеют серьезный прогноз в отношении жизни пациента, потому лечение основного состояния затягивать нельзя.
Схема помощи отработана, на ранних этапах проблем с устранением не возникает. Если же процесс течет давно, наблюдаются органические дефекты сердца, которые необратимы по характеру. Восстановление почти невозможно либо представляет большие сложности.
В норме сердце сокращается с определенной частотой в две фазы. Первая - систола. Максимальное напряжение кардиальных структур. Вторая - диастола. Расслабление, временный отдых тканей.
Генерацией сигнала, обеспечивающего мышечную работу, происходит в синусовом узле. Это небольшое скопление кардиомиоцитов. Далее по пучкам Гиса сигнал двигается к другим подобным структурам и проводится к желудочкам.
В случае с трепетанием предсердий, электрический импульс формируется в предсердиях. Отсюда лишние сокращения вне нормального ритма.
Интенсивность сигналов, однако, невелика, что обеспечивает относительную правильность функционирования миокарда. Это временное явление, с вероятностью 60% в течение 2-3 лет возникнет фибрилляция, а в перспективе - смерть.
Существует и иной механизм: аномальное движение импульса в правом предсердии. Развивается из-за нарушений проводящей системы (пучок Гиса, Бахмана). Сигнал зацикливается и движется по кругу, провоцируя повторное возбуждение мышечных тканей.
Формы трепетания
В клинической практике выделяют два вида трепетания.
Для типичной формы характерно нормальное движение импульса в миокарде правого предсердия. Обычно против часовой стрелки. Возможно реверсивное развитие состояния, по часовой стрелке.

Большой роли направление не играет, хотя и может поставить в тупик молодого врача. Частота сердечных сокращений ограничивается 150-300 ударами в минуту. Они неполноценны, потому почти не ощущаются.
Риски осложнений минимальны, но это временно. Существует вероятность усугубления патологического процесса.
Атипичная форма характеризуется неправильным движением электрического импульса. Он затрагивает и левое предсердие, также перешеек венозного устья.
Частота сердечных сокращений высока и определяется цифрой в 300-450 ударов в минуту. Симптоматика также минимальна, подобные движения миокарда не ощущаются как полноценные.

Классификация по характеру течения
Более важная клиническая классификация - течение патологического процесса. Исходя из этого критерия, называют:
- Первичное трепетание предсердий. Возникает спонтанно, ранее, как правило, эпизодов не наблюдалось, потому определить этиологию, равно как и спрогнозировать дальнейшее прогрессирование процесса невозможно. Требуется госпитализация и длительное амбулаторное наблюдение.
- Приступообразная форма. Наиболее распространенная. Пароксизм трепетания предсердий продолжается от 10 минут до нескольких часов. Характеризуется интенсивной симптоматикой со стороны кардиальных структур, нарушается общее самочувствие больного. При затяжном эпизоде проводится экстренная чрезпищеводная электростимуляция, которая купирует приступ.
- Персистирующий тип. Характеризуется нарушением нормального сердечного ритма на регулярной основе. В отличие от предыдущих форм, длительность эпизодов может составлять несколько суток. Подобные затяжные пароксизмы требуют срочной помощи, есть риск остановки сердца.
- Постоянная форма. Стабилизиация состояния в патологическом русле требует ряда лет развития. В иных случаях все происходит быстрее. Восстановление проводится в стационаре. Консервативные методы не всегда дают эффект, чаще требуется радикальная помощь.
Большая роль отводится не длительности приступа, а тяжести, с которой он протекает. Основные факторы оценки, это частота сокращений, общее самочувствие пациента, наличие сопутствующих проявлений со стороны сердечных структур, нервной системы.
Причины первичной формы ТП
Факторы развития патологического процесса не всегда кардиальные. В зависимости от основного момента, провоцирующего начало аритмии, выделяют первичную и вторичную (внесердечную) формы.
- . Врожденный порок сердца. Характеризуется образованием лишнего проводящего пучка (пучок Кента), обеспечивающего излишнее возбуждение кардиальных структур.
Сопровождается выраженной симптоматикой. Трепетание предсердий - один из возможных вариантов, но не самый распространенный. Согласно статистике, частота данной формы составляет 0.3-0.5%, фибрилляция, которая также вероятна, определяется почти в 4% случаев.

- Инфекционно-воспалительные или аутоиммунные поражения сердечной мышцы, перикарда. Симптоматика также выражена, что не позволит игнорировать состояние. Лечение проводится в стационаре с применением антибиотиков, кортикостероидов, по мере необходимости - иммунодепрессантов в минимальных дозировках.

Острый процесс влечет разрушение предсердий в краткосрочной перспективе. Восстановление в такой ситуации хирургическое без гарантий успеха. То же следствие длительно текущего хронического процесса с частыми рецидивами.
- . Нарушение развития сердечной мышцы. Выделяют несколько форм. Все они схожи в одном: падает нормальный тонус мускулатуры, ее объем растет или сокращается, в зависимости от типа процесса. Возможно расширение камер кардиальных структур. Лечение имеет смысл только на ранних стадиях. Затем - симптоматическое воздействие, борется оно со следствием, а не с причиной.

- Пороки сердца врожденные и приобретенные. Наиболее часто встречаются нарушения функциональной активности, а анатомического развития клапанов (аортального, митрального). Коррекция строго хирургическая, в короткие сроки. По показаниям. Ложиться, что называется, под нож без достаточных оснований - не лучшая идея.

- Инфаркт, и последующий кардиосклероз. С точки зрения опасных осложнений, угрозу несет не столько само острое отмирание клеток сердца, сколько последующее рубцевание пораженных участков.
Возникают области грубой соединительной ткани. Они не сокращаются, не обладают эластичностью, не проводят сигнал.

Отсюда нарушение нормальной функциональной активности кардиальных структур. Тот же эффект провоцируется миокардитом, иными воспалительными патологиями, ишемической болезнью, .

Причины вторичной формы ТП
Внесердечные факторы также встречаются, их доля в общей массе причин составляет до 40%. Это вторичные формы трепетания предсердий:
- . Не кардиального происхождения. Возникновение спонтанных сокращений миокарда неопределенной этиологии. С течением времени провоцирует третичные изменения со стороны ритма.
- Гипертиреоз. Избыточный синтез гормонов щитовидной железы. Интенсифицирует работу всех систем организма. Сердечнососудистой в том числе. Восстановление проводится под контролем эндокринолога. Терапия длится от 3 месяцев до года и более. Также необходимо воздействие на первопричину состояния.
- Сахарный диабет.
- Дыхательная недостаточность в фазе субкомпенсации или полностью неконтролируемый процесс. Сопровождается гипоксией. Диагнозы вариативны: астма, ХОБЛ, эмфизема, прочие состояния.
- Метаболические проблемы. Характеризуются отклонением обмена калия, магния, натрия (в меньшей степени).
Факторы риска
Большую роль играют факторы, которые строго не могут быть отнесены к патологическим, но повышают степень опасности:
- Длительное курение. Потребители табачной продукции со стажем рискуют в большей мере. При этом значение имеет не только длительность, но и собственная резистентность организма. Предполагается, что она генетически обусловлена.
- Старческий возраст. От 60 лет и более.
- Принадлежность к мужскому полу. По разным оценкам, вероятность трепетания предсердий выше в 6-8 раз по сравнению с женщинами.
Триггерные факторы
Начало приступа может быть спонтанным или провоцироваться триггерами:
- Потребление кофе, чая, алкогольного напитка (не зависит от количества).
- Курение.
- Интенсивный стресс.
- Физическая перегрузка.
- Высокая температура воздуха, влажность, неблагоприятные климатические условия. Особенно в летние месяцы. Сердечникам рекомендуется выходить на улицу как можно реже.
- Избыток жидкости накануне. Особенно на фоне почечных патологий дисфункционального характера, когда нарушается эвакуация мочи.
- Пристрастие к наркотикам, психоактивным препаратам, использование лекарственных средств группы глюкокортикоидов и прочих.
Симптомы
Клиническая картина неспецифична. По проявлениям сказать о характере процесса, его происхождении невозможно. Тем не менее, приступы отчетливо дают знать о неполадках со здоровьем и мотивируют обращаться к врачу.
Примерная симптоматика:
- Нарушение сердечного ритма. Субъективно ощущается как резкий удар, неправильное, слишком частое биение, пропускание сокращений. На фоне течения смешанных процессов интенсивность симптомов может возрастать.
- Боли в грудной клетке. Жгучие или давящие. Не высокой силы. При развитии острой коронарной недостаточности ощущение более выражено. Купирование проводится анальгетиками.
- Тахикардия. Ускорение сердечной деятельности. ЧСС достигает 110-120 ударов и свыше.
- Одышка. Внезапная, исключает любую физическую активность. Вне приступа проявление отсутствует до некоторого времени. Постепенно приобретает стойкий характер и сопровождает пациента постоянно.
- Падение артериального давления. Несущественное. 90 на 70 или около того.
- Головная боль, вертиго, нарушение ориентации в пространстве.
- Слабость, сонливость, снижение активности.
В ряде случаев симптоматика отсутствует полностью. Интенсивность проявлений обуславливается вовлечением в процесс желудочков. Если они не затронуты, обычно признаки минимальны.
Первая помощь при пароксизме
Проводится в домашних условиях или стационаре. При этом, самостоятельно, на догоспитальном этапе, снять приступ можно только на ранних стадиях, когда нет органических дефектов. При сопутствующих патологиях шансы на купирование минимальны.
Алгоритм в любом случае таков:
- Вызвать скорую медицинскую помощь.
- Измерить артериальное давление. Частоту сердечных сокращений.
- Открыть форточку или окно для обеспечения адекватной вентиляции помещения.
- Принять прописанные препараты. Если консультации кардиолога еще не было, можно использовать Анаприлин (половина таблетки). Но это крайний случай. Больше принимать нельзя ничего во избежание осложнений.
- Занять полулежачее положение, под спину положить валик из подручных материалов.
- Ритмично дышать (5 секунд на каждое движение).
- Успокоиться. В случае острого приступа паники принять седативный препарат на основе растительных компонентов: пустырник или валериану в таблетках. Только не спиртовую настойку.
- Ждать приезда специалистов, не делать резких движений и вообще меньше двигаться.
По прибытии бригады рассказать о состоянии. Госпитализация возможна, отказываться от нее не рекомендуется.
Важно иметь в виду:
Первая помощь - доврачебная. Она не направлена на тотальное излечение. Ее задача - стабилизировать состояния до прибытия медиков, во избежание осложнений.
Диагностика
Проводится кардиологом. При спорном происхождении процесса показано привлечение сторонних специалистов: врачей-неврологов и прочих.
Схема мероприятий:
- Устный опрос больного на предмет жалоб, сбор анамнеза. Оба метода играют огромную роль, поскольку позволяют сориентироваться в ситуации.
- Измерение артериального давления, ЧСС.
- Аускультация. Выслушивание звука, создаваемого при сокращениях и расслаблениях кардиальных структур.
Рутинные способы не дают исчерпывающей информации. Они необходимы для определения вектора дальнейшей диагностики.
- Электрокардиография. Выявление функциональных отклонений. Основной способ обследования больных с трепетанием предсердий.
- Эхокардиография. Направлена на определение осложнений, органических дефектов.
- Суточное мониторирование. Измерение артериального давления и ЧСС на протяжении 24 часов в динамике, с учетом циркадных ритмов, активности пациента.
В рамках расширенной диагностики: анализы крови, мочи, оценка неврологического статуса, электроэнцефалография, МРТ, сцинтиграфия щитовидной железы, сахарная кривая.
Признаки на ЭКГ
Типичные черты трепетания на кардиограмме:
- Нормальные желудочковые комплексы (если не затронуты эти камеры).
- Отсутствие зубцов P.
- Наличие пиков F.
- Ускорение ЧСС до 200-450 ударов в минуту.
- QRS < 0.12 сек.
- Короткий интервал PR.

Характерная модель патологического процесса заметна в том числе неопытному врачу. Возникают грубые изменения даже на ранних стадиях. Трепетание предсердий на ЭКГ дополняется данными суточного мониторирования по Холтеру.

Методы лечения
Терапия проводится в три этапа:
- Купирование острого состояния.
- Устранение первопричины.
- Симптоматическое воздействие.
Последние два осуществляются параллельно.
Решение задачи по выведению пациента из пароксизма:
- Применение медикаментов. Бета-блокаторов (высокой терапевтической активностью обладает Анаприлин, Карведилол, иные, вроде Метопролола также действенны, но дают больше побочных эффектов), блокаторов кальциевых каналов (Дилтиазем в качестве основного). Также противоаритмических (Амиодарон или Хиндин) в строго выверенных дозировках.
- При неэффективности - электрокардиоверсия. Устранение пароксизма внешним проведением тока. Эффективность варьируется.

- Также возможна чрезпищеводная электрокардиостимуляция (ЧПЭС). Суть остается той же. Методика оказывает большее действие за счет инвазивности.
На фоне отсутствия действия - показана радикальная оперативная методика. Основная - радиочастотная абляция - прижигание очага, генерирующего аномальный сигнал или устранение пути, проводящего импульс по кругу.

Медикаментозное лечение трепетания предсердий - первичная мера, к операции прибегают в крайних случаях по причине присутствия рисков.
Прогноз жизни и возможные осложнения
Исход благоприятный в 80% ситуаций. Выживаемость на ранних стадиях почти 100%. Многое зависит от основного диагноза (первопричины).
Сказать что-либо конкретное может только врач после определенного периода динамического наблюдения (около 1-3 месяцев).
Вероятные последствия:
- Фибрилляция предсердий или желудочков.
- Остановка работы мышечного органа.
- Тромбоэмболия.
- Инфаркт.
- Инсульт.
- Смерть в конечном итоге.
Трепетание предсердий - один из видов наджелудочковых тахикардий, когда предсердия сокращаются слишком быстро, но это не полноценные сокращения, а мелкие подергивания мышечных волокон, поэтому ритм сердца остается привильным.
Лечение под контролем кардиолога. Прогнозы благоприятны в большинстве случаев, не считая тяжелых пороков сердца. Даже тогда шансы на полное излечение присутствуют.
Трепетание предсердий (ТП) – быстрое и регулярное сокращение верхних камер сердца (тахиаритмия), сопровождающееся возбуждением предсердий с частотой от 200 до 400 ударов в минуту на фоне сохранения нормальных желудочковых сокращений. Это состояние нередко возникает у больных после острого или у пациентов, перенесших кардиохирургическую операцию на открытом сердце (реже после аортокоронарного шунтирования). Кроме этого, данная патология может становиться следствием других заболеваний: , ревматизма, патологий легких, синдрома тахи-бради (дисфункции синусового узла) и пр.
ТП может возникать у лиц любого возраста, но чаще обнаруживается у мужчин после 60 лет (примерно в 4,5 раза чаще, чем у женщин). С возрастом вероятность развития этого нарушения возрастает.
По наблюдениям специалистов эта кардиологическая патология наблюдается реже, чем мерцание (хаотичное и нерегулярное сокращение) предсердий. Трепетание и мерцание обычно тесно взаимосвязаны и могут чередоваться друг с другом. По данным статистики, трепетание предсердий выявляется примерно у 10 % пациентов с пароксизмальными наджелудочковыми тахиаритмиями и чаще обнаруживается именно у больных с патологиями сердца, которые способствуют дилатации (расширению) предсердий.
Обычно ТП наблюдается в виде пароксизмов (приступов) с продолжительностью от нескольких секунд до нескольких суток. Под влиянием терапии они быстро устраняются и переходят или в (чаще), или в синусовый ритм. Постоянные (устойчивые) проявления трепетания наблюдаются редко.
Причины
Нередко трепетание предсердий развивается вследствие инфаркта миокарда.Самой частой причиной развития ТП являются органические заболевания сердца:
- инфаркт миокарда;
- атеросклеротический кардиосклероз;
- миокардиодистрофии;
- перикардит;
- WPW-синдром;
- синдром слабости синусового узла.
Нередко ТП возникает после проведения кардиохирургических вмешательств по коррекции (обычно в течение первых 7 суток) или аортокоронарного шунтирования.
ТП может выявляться у больных со следующими патологиями:
- легочное сердце (на терминальной стадии сердечной недостаточности);
- тиреотоксикоз;
- лекарственная, алкогольная, наркотическая или иная интоксикация;
- гипокалиемия;
- синдром сонного апноэ.
Пока специалисты не исключают вероятность того, что склонность к трепетанию предсердий может быть обусловлена генетической предрасположенностью.
Если ТП возникает на фоне полного здоровья, то говорят об идиопатической форме этого состояния. Такие варианты рассматриваемой в рамках этой статьи тахиаритмии практически не встречаются.
Способствовать возникновению новых приступов ТП могут следующие внешние факторы:
- психоэмоциональные переживания;
- повышение температуры воздуха;
- прием наркотиков или алкоголя.
Как происходит трепетание предсердий?
Механизм возникновения ТП заключается в состоянии, обозначаемом термином macro-re-entry. При этой патологии происходит многократное повторяющееся возбуждение сердечной мышцы предсердий с частотой более 240 в минуту. АВ-узел не может пропускать в желудочки импульсы с такой частотой и из-за этого происходит, например, проведение только половины или трети предсердных импульсов (блок 2:1, 3:1). Из-за этого желудочки сокращаются, например, 200 или 150 раз за одну минуту.
При блоках 3:1, 4:1 или 5:1 (они наблюдаются реже) желудочковый ритм становится нерегулярным и частота сокращений сердца уменьшается или увеличивается.
Самым опасным является вариант 1:1, когда частота пульса возрастает до 250-300 ударов за минуту. При этом состоянии каждое сокращение предсердий вызывает сокращение желудочков, не успевших заполниться кровью. Происходит резкое снижение сердечного выброса и больной теряет сознание.
Разновидности трепетания предсердий
Специалисты выделяют две основные формы ТП:
- Классическое (типичное, истмусзависимое) ТП. Волна возбуждения распространяется против часовой стрелки, после возникновения импульс проходит через межпредсердную перегородку, заднюю стенку правого предсердия, обходит верхнюю полую вену и спускается по передней и боковой стенке вниз к трикуспидальному кольцу, через перешеек проходит межпредсердную перегородку. Количество трепетаний в этом случае составляет от 240 до 340 ударов. Отмечается, что в 90 % случаев волна циркулирует вокруг трикуспидального клапана против часовой стрелки (counterclockwise) и только в 10 % случаев – по часовой стрелке (clockwise). Это состояние может устраняться путем кардиостимуляции, радиочастотной абляции и криоабляции.
- Атипичное (или истмуснезависимое) ТП. Импульс проходит по различным анатомическим структурам: коронарному синусу, митральному кольцу, легочным венам, рубцам и пр. Данный вариант трепетания обычно становится следствием кардиохирургических вмешательств или катетерной абляции. Частота трепетаний при этой форме достигает 340-440 сокращений в минуту. В зависимости от зоны формирования круга macro-re-entry выделяют правопредсердное и левопредсердное атипичное ТП. Это состояние не может устраняться кардиостимуляцией.
В зависимости от длительности и степени выраженности патологии ТП разделяют на несколько типов:
- впервые возникающие – появляются впервые;
- пароксизмальные – характеризуются приступообразным течением, длительность каждого эпизода составляет 7 суток, могут самоустраняться;
- персистирующие – не самоустраняются и купируются только при оказании врачебной помощи, это ТП считается самым неблагоприятным вариантом;
- постоянно протекающие – эпизоды трепетаний предсердий возникают на протяжении последнего года и улучшения в состоянии больного не наблюдаются.
Симптомы
 Трепетание предсердий возникает внезапно и сопровождается головокружением, общей слабостью, ощущением сердцебиения, снижением артериального давления, стенокардическими болями в сердце.
Трепетание предсердий возникает внезапно и сопровождается головокружением, общей слабостью, ощущением сердцебиения, снижением артериального давления, стенокардическими болями в сердце. Выраженность и характер клинических проявлений ТП зависит от частоты сокращений сердца и первопричины, провоцирующей тахиаритмию. Если коэффициент проведения составляет от 2:1 до 4:1, то возникающее состояние переносится лучше, чем мерцание, так как сокращение желудочков в таких случаях остается упорядоченным. Особенно коварно ТП, которое приводит к непредсказуемо резкому и значительному учащению частоты сердечных сокращений.
При впервые появляющемся ТП у больного возникают следующие симптомы:
- внезапное ;
- ощущение выраженной общей слабости;
- дискомфорт и сдавление в области сердца;
- снижение толерантности к физической нагрузке;
- стенокардические приступы;
- совпадающая с ритмом предсердий ритмичная и частая (превышающая артериальный пульс в 2 раза и более) пульсация вен шеи;
Частота приступов ТП может варьировать от одного в год до нескольких эпизодов в день. Трепетания предсердий могут провоцироваться жаркой погодой, физической или эмоциональной нагрузкой, обильным потреблением жидкости, приемом алкогольных напитков или нарушением работы кишечника. Нередко приступы ТП сопровождаются предобморочными состояниями и обмороками.
ТП всегда требует обращения к врачу, так как даже бессимптомное течение этого состояния может приводить к развитию опасных осложнений. Вызванное этой тахиаритмией гемодинамическое расстройство приводит к систолической дисфункции сердца, из-за которой происходит дилатация (расширение) его камер и развивается сердечная недостаточность.
Возможные осложнения
ТП может приводить к развитию:
- фибрилляции желудочков;
- желудочковой тахиаритмии;
- ТЭЛА и других системных тромбоэмболий ( , окклюзии сосудов ног и мезентериальных сосудов, );
- сердечной недостаточности;
- приводящей к остановке сердца аритмогенной кардиомиопатии.
Диагностика
При осмотре больного с ТП врач обнаруживает учащенный пульс. Если коэффициент проведения составляет 4:1, то частота пульса составляет 75-80 ударов за минуту. При изменении коэффициента пульс становится аритмичным. На шее пациента визуально замечается пульсация вен в такт ритму предсердий.
Для выявления ТП проводятся следующие инструментальные и лабораторные исследования:
- – предсердные волны 240-450 в минуту, пилообразная форма волн F, нет зубцов Р, ритм желудочков остается правильным, желудочковые комплексы не изменяются и им предшествует определенное количество предсердных волн (2:1, 3:1, 4:1 и др.), при выполнении массажа каротидного синуса АВ-блокада усиливается и предсердные волны становятся более интенсивными;
- холтеровское ЭКГ – исследование выполняется для наблюдения за состоянием частоты сокращений сердца на протяжении 24 часов и выявления пароксизмов ТП;
- трансторакальная – проводится для оценки параметров сердечных камер, функций миокарда и состояния клапанов;
- чреспищеводная Эхо-КГ – выполняется для выявления тромбов в полости предсердий сердца;
- , ревматологические пробы и исследование на крови – выполняются для выявления возможных причин ТП.
Лечение
Тактика лечения больного с ТП определяется клиническим случаем. Пациентам с ишемией мозга, острым сосудистым коллапсом, стенокардией и признаками прогрессирующей сердечной недостаточности показано выполнение экстренной синхронизированной кардиоверсии. Ритм сердца может восстанавливаться разрядом 20-25 Дж. Эффективность электрокардиостимуляции повышается дополнительным назначением антиаритмических средств.
В качестве медикаментозной терапии больным с ТП могут назначаться следующие препараты:
- бета-блокаторы (Метопролол и др.);
- антиаритмические средства (Ибутилид, Флекаинид, Амиодарон и др.);
- блокаторы кальциевых каналов (Дилтиазем, Верапамил);
- сердечные гликозиды (Дигоксин);
- препараты калия;
- (Варфарин, Гепарин) – назначаются, если трепетание продолжается более 48 часов.
При постоянном или рецидивирующем ТП больному показано выполнение криоабляции или радиочастотной абляции macro-re-entry. Эффективность этих методик достигает 95 %, а осложнения могут возникать менее чем у 1,5 % пациентов.
Больным, у которых трепетание вызывается синдром слабости синусового узла, рекомендуется проведение радиочастотной абляции АВ-узла и имплантация электрокардиостимулятора.
Прогноз
 В острых, опасных для жизни больного ситуациях при трепетании предсердий ему необходима экстренная кардиоверсия.
В острых, опасных для жизни больного ситуациях при трепетании предсердий ему необходима экстренная кардиоверсия. Все больные с трепетанием предсердий должны наблюдаться у кардиолога-аритмолога. При необходимости врач назначает им консультацию у кардиохирурга для решения вопроса о целесообразности проведения деструкции очага аритмии.
3,1,1 Консервативное лечение.
Для прекращения приступов ТП, протекающих без нарушений гемодинамики, рекомендуется применение чреспищеводной электростимуляции предсердий. .I (уровень достоверности доказательств–А).
При невозможности проведения чреспищеводной стимуляции предсердий для прекращения приступов ТП, протекающих без гемодинамических расстройств, рекомендовано внутривенное введение прокаинамида**, пропафенона**, соталола** или амиодарона** (дозы и схемы введения препаратов указаны в ПРИЛОЖЕНИИ Д-3),.
Уровень убедительности рекомендаций.
Для прекращения аритмии рекомендовано проведение неотложной электрической кардиоверсии, а случаях, когда ТП сопровождается выраженными нарушениями гемодинамики (артериальная гипотензия, острая коронарная или сердечная недостаточность).
Уровень убедительности рекомендаций.
Рекомендовано проведение электрической кардиоверсии в плановом порядке, при неэффективности попыток медикаментозного восстановления ритма сердца для прекращения приступов ТП.
Уровень убедительности рекомендаций. I (уровень достоверности доказательств–С).
Комментарии. При плановой электрической кардиоверсии рекомендуется использование синхронизированного бифазного разряда мощностью 50-75 Джоулей, при неэффективности которого применяют разряды большей мощности. При продолжительности эпизода ТП более 48 часов восстановление синусового ритма требует применения специальных мер по профилактике развития «нормализационных» тромбоэмболических осложнений. Используемые с этой целью профилактические подходы аналогичны применяемым при фибрилляции предсердий и рассмотрены ниже (см раздел 3,3.).
В целях снижения частоты ритма желудочков при тахисистолическом варианте ТП рекомендуется использование β-адреноблокаторов, дигоксина ** и их комбинации, а также верапамила**, которые в острых ситуациях используются внутривенно, а также внутрь, с целью длительного обеспечения контроля частоты работы сердца (дозы препаратов указаны в ПРИЛОЖЕНИЯХ Д1 и Д3).
Уровень убедительности рекомендаций.
При невозможности выполнения катетерной аблации для профилактики рецидивов симптоматического типичного ТП возможно применение антиаритмических препаратов I класса (пропафенона**, дтаиэтиламинопропионилэтоксикарбониламинофенотиазин или лаппаконитина гидробромида**) или антиаритмических препаратов III класса (соталола ** и амиодарона**), дозы препаратов указаны в ПРИЛОЖЕНИИ Д-1.
Уровень убедительности рекомендаций. IIb (уровень достоверности доказательств - С).
Комментарии. В целях профилактики возможных рецидивов ТП с высокой частотой проведения на желудочки рекомендуется комбинировать антиаритмические препараты I класса с бета-адреноблокаторами или верапамилом** (см ПРИЛОЖЕНИЕ Д-1).
Препараты III класса (соталол**, дронедарон и амиодарон**, см ПРИЛОЖЕНИЕ Д-1) менее эффективны в отношении профилактики повторных эпизодов ТП, однако они могут назначаться у больных со структурным поражением сердца. При наличии признаков сердечной недостаточности и/или снижении фракции выброса левого желудочка до 40% и менее, с этой целью допускается применение только амиодарона**. (см Алгоритмы в ПРИЛОЖЕНИЯХ Б2 и Б3).
Не рекомендовано назначение препаратов I класса и противопоказано больным с признаками структурного поражения сердца, в том числе, при наличии сердечной недостаточности, при снижении фракции выброса левого желудочка до 40% и менее, а также при гипертрофии миокарда (толщина стенок левого желудочка 1,5 см и более по данным Эхо-КГ).
Уровень убедительности рекомендаций.
При отсутствии или малой выраженности клинической симптоматики и гемодинамических расстройств для лечения больных с ТП может быть рекомендовано назначение препаратов, контролирующих частоту ритма желудочков (β-адреноблокаторов, дигоксина** и верапамила**).
Уровень убедительности рекомендаций. IIa (уровень достоверности доказательств–С).
Комментарии. Дозы препаратов указаны в ПРИЛОЖЕНИИ Д-3. Бета-адреноблокаторы (предпочтительно кардиоселективные пролонгированного действия) - основа лечения таких больных ТП. Они наиболее часто используются в этих целях в виде монотерапии и в сочетании с сердечными гликозидами, в том числе и при сердечной недостаточности. Использование антагонистов кальция в этих целях допустимо лишь при наличии строгих противопоказаний к назначению β-адреноблокаторов, а применение сердечных гликозидов в виде монотерапии (без β-адреноблокаторов) возможно только у пожилых пациентов с крайне низким уровнем двигательной активности. Сочетание недигидропиридиновых антагонистов кальция и β-адреноблокаторов нежелательно, поскольку может привести к опасному взаимному потенцированию отрицательного хронотропного и инотропного действия.
Индивидуальный выбор доз этих препаратов должен быть ориентирован на целевые значения ЧСС: при полном отсутствии симптомов - не выше 110 в минуту состоянии покоя; при наличии симптомов - не выше 80 в минуту в состоянии покоя и не выше 110 в минуту при физической нагрузке (см Алгоритмы в ПРИЛОЖЕНИЯХ Б2 и Б3).
Индивидуальный контроль за эффективностью и безопасностью такого лечения (существует риск развития клинически значимой брадикардии, особенно в ночные часы) следует проводить с использованием Холтеровского мониторирования ЭКГ. У больных с высоким уровнем двигательной активности (преимущественно молодые пациенты) эффективность назначенной терапии должна оцениваться с использованием проб с физической нагрузкой на велоэргометре или тредмиле.
3,1,2 Хирургическое лечение.
Для лечения больных с повторными симптоматичными пароксизмами типичного ТП и при персистирующем типичном ТП рекомендуется проведение катетерной аблации кавотрикуспидального истмуса. .Уровень убедительности рекомендаций.
Комментарии. Катетерная аблация кавотрикуспидального истмуса позволяет добиваться радикального устранения аритмии у подавляющего большинства (более 90%) пациентов с типичным ТП. Тем не менее, приблизительно у 20-50% больных с «изолированным» ТП после успешной аблации кавотрикуспидального истмуса возникают другие наджелудочковые тахиаритмии, чаще всего – пароксизмальная фибрилляция предсердий (ФП). Основными факторами, предрасполагающими к возникновению ФП у этих больных, являются длительный анамнез гипертонической болезни, наличие значительной дилатации предсердий и выраженной митральной регургитации.
При впервые возникшем симптоматичном пароксизме типичного ТП у ряда пациентов может быть рекомендовано проведение катетерной аблации кавотрикуспидального истмуса.
Уровень убедительности рекомендаций.
Для лечения больных с повторными симптоматичными пароксизмами атипичного ТП и при сипмтоматичном персистирующем атипичном ТП рекомендуется проведение катетерной аблации субстрата аритмии.
Уровень убедительности рекомендаций. IIa (уровень достоверности доказательств–С).
Комментарии. При атипичном ТП эффективность катетерной аблации ниже, чем при типичном ТП, и составляет около 70%. Кроме того, проведение вмешательства сопряжено с относительно высоким риском осложнений (до 4,5%).
3,2 Антиаритмическое лечение фибрилляции предсердий,.
3,2,1 Принципы антиаритмической терапии фибрилляции предсердий.
Для лечения больных ФП рекомендованы две альтернативные терапевтические стратегии: 1) контроль частоты желудочкового ритма на фоне сохраняющейся ФП, т. Н. «контроль частоты», предполагающий воздержание от противоаритмического лечения; 2) восстановление и поддержание синусового ритма, т. Н. «контроль ритма сердца» средствами лекарственного и/или немедикаментозного противоаритмического лечения.Уровень убедительности рекомендаций. I (уровень достоверности доказательств - С).
Комментарий (1). Выбор стратегии лечения ФП определяется индивидуально, в зависимости от характера течения аритмии, степени выраженности клинических проявлений, наличия сопутствующих заболеваний, переносимости различных групп препаратов и при обязательном учёте мнения лечащего врача и предпочтения пациента.
Проведение противоаритмического лечения по «контролю ритма сердца» не избавляет от необходимости параллельного "контроля частоты", так как всегда существует вероятность рецидива ФП, которая не должно протекать с избыточно высоким ритмом желудочков. Лечение больных ФП проводится с целью уменьшения выраженности симптомов ФП, улучшения гемодинамических показателей, профилактики возможных осложнений ФП и улучшения прогноза этих больных.
3,2,2 Стратегия «контроля частоты».
3,2,2,1. Консервативное лечение.При ФП, протекающей с тяжелой симптоматикой, острыми нарушениями гемодинамики и/или явлениями коронарной недостаточности, для устранения этих клинических проявлений рекомендовано внутривенное или пероральное применение препаратов, замедляющих атриовентрикулярное проведение: β-адреноблокаторов или негидропиридиновых антагонистов кальция, .
Уровень убедительности рекомендаций. I (уровень достоверности доказательств - B).
Комментарий. Дозы наиболее часто используемых антиаритмических препаратов указаны в ПРИЛОЖЕНИИ Д1 и Д3.
Длительный медикаментозный контроль частоты ритма желудочков рекомендуется в качестве первоочередной стратегии лечения больных с бессимптомной и малосимптомной ФП и/или ТП, а также в качестве равнозначной альтернативы длительному противоаритмическому лечению больных с симптоматичной ФП вне зависимости от характера течения аритмии (см ниже). .
Уровень убедительности рекомендаций. I (уровень достоверности доказательств - B).
Комментарии. Бета-адреноблокаторы (предпочтительно кардиоселективные пролонгированного действия) - основа терапии, направленной на контроль частоты желудочкового ритма при сохраняющейся ФП. Они наиболее часто используются в этих целях в виде монотерапии и в сочетании с сердечными гликозидами, в том числе и при сердечной недостаточности. Использование антагонистов кальция в этих целях допустимо лишь при наличии строгих противопоказаний к назначению β-адреноблокаторов, а применение сердечных гликозидов в виде монотерапии (без β-адреноблокаторов) возможно только у пожилых пациентов с крайне низким уровнем двигательной активности. Сочетание негидропиридиновых антагонистов кальция и β-адреноблокаторов нежелательно, поскольку может привести к опасному взаимному потенцированию их отрицательного хронотропного и инотропного эффектов.
Тактика «контроля частоты ритма желудочков» с использованием β-адреноблокаторов, сердечных гликозидов, недигидропиридиновых антагонистов кальция (дозы препаратов - см ПРИЛОЖЕНИЕ Д-1) рекомендуется больным ФП в случае неэффективности предшествующих попыток профилактического антиаритмического лечения (см раздел 3,2,3) и тяжелым органическим поражением сердца. Практически без исключения такая тактика лечения применяется при хроническом течении ФП.
Равнозначность стратегий "контроля частоты" и "контроля ритма" в лечении больных ФП определяется отсутствием различий в частоте развития исходов заболевания (прогрессирования сердечной недостаточности, повторных госпитализаций, случаев смерти от сердечно-сосудистых и иных причин). Более того, контроль частоты ритма желудочков должен быть обеспечен у всех больных ФП, получающих противоаритмическое лечение, так как при этом всегда существует вероятность рецидива ФП, которая не должна протекать с избыточно высоким ритмом желудочков.
Рекомендуется индивидуальный выбор доз препаратов для контроля частоты ритма желудочков при ФП, ориентированный на целевые значения ЧСС: при полном отсутствии симптомов - не выше 110 ударов в минуту в состоянии покоя; при наличии симптомов - не выше 80 ударов в минуту в состоянии покоя. .
Уровень убедительности рекомендаций.
Комментарии. Алгоритмы ведения больных с использованием стратегии «контроль частоты» представлены в ПРИЛОЖЕНИЯХ Б2 и Б3. Индивидуальный контроль эффективности и безопасности такого лечения (существует риск развития клинически значимой брадикардии, особенно в ночные часы) следует проводить с использованием Холтеровского мониторирования ЭКГ. У больных с высоким уровнем двигательной активности (преимущественно молодые пациенты) эффективность назначенной терапии должна оцениваться с использованием проб с физической нагрузкой на велоэргометре или тредмиле.
3,2,1,2. Хирургическое лечение.
При неэффективности использования всех возможных лекарственных и немедикаментозных подходов по контролю за частотой сердечного ритма при симптомной ФП (в том числе комбинаций нескольких подходов), рекомендуется выполнение катетерной аблации АВ-узла с одномоментной имплантацией искусственного водителя ритма сердца. .
Уровень убедительности рекомендаций. IIa (уровень достоверности доказательств - B).
Комментарии. Аблация АВ-узла с имплантацией ЭКС является крайней терапевтической мерой у больных ФП в рамках стратегии «контроль частоты»(см Алгоритм в ПРИЛОЖЕНИЯХ Б2 и Б3). Данный вид вмешательства обеспечивает высокоэффективный контроль желудочкового ритма у больных с ФП. Однако, являясь паллиативным вмешательством, после которого пациент навсегда становится зависимым от электрокардиостимулятора (ЭКС), аблация АВ-узла не должна рассматриваться в качестве равнозначной альтернативы медикаментозному контролю ритма. Этот метод лечения может быть применен лишь в тех случаях, когда при неэффективности медикаментозного контроля частоты не эффективно или невозможно лекарственное и немедикаметозное противоаритмическое лечение (см раздел 2,3,2. Настоящих Рекомендаций). Выбор имплантируемого устройства после аблации АВ-узла (ЭКС, бивентрикулярный ЭКС или имплантируемый кардиовертер-дефибриллятор) определяется наличием и тяжестью основной кардиальной патологии, сократительной функцией ЛЖ, а также наличием сердечной недостаточности и степенью ее выраженности. Однако, во всех этих случаях имлантируемое устройство должно иметь функцию частотно-адаптивной стимуляции желудочков.
3,2,3 Стратегия «контроль ритма сердца».
3,2,3,1. Консервативное лечение.При неэффективности мероприятий по контролю частоты сердечных сокращений во время ФП для прекращения аритмии и восстановления синусового ритма рекомендуется внутривенное применение антиаритмических препаратов: прокаинамида**, пропафенона** или амиодарона** (при продолжительности ФП до 48 часов), вернакаланта (при продолжительности ФП до 7 суток), а также нибентана и ниферидила (при продолжительности ФП более 7 суток). .
Уровень убедительности рекомендаций. IIa (уровень достоверности доказательств - B).
Комментарии. Данный способ лечения называется медикаментозной кардиоверсией. Рекомендованный алгоритм действий для купирования ФП представлен в ПРИЛОЖЕНИИ Б-1. Дозы применяемых для купирования ФП препаратов представлены в ПРИЛОЖЕНИИ Д-3.
При невозможности внутривенного введения препаратов, медикаментозная кардиоверсия рекомендуется при помощи перорального приёма пропафенона**.
Уровень убедительности рекомендаций.
Комментарии. Полный алгоритм действий для купирования ФП представлен в ПРИЛОЖЕНИИ Б-1. Схема приёма пропафенона для купирования ФП: рекомендуется одномоментно принять 300 мг пропафенона** внутрь, а при сохранении аритмии через 2 часа – дополнительно принять ещё 150-300 мг препарата). Первая попытка применения данного способа купирования допустима только в условиях стационара под контролем ЭКГ. Если эффективность и (главное) безопасность такой схемы купирования подтверждена, она может быть рекомендована пациенту для самостоятельного применения в амбулаторных условиях при возникновении рецидивов ФП.
При ФП, сопровождающейся острыми нарушениями гемодинамики, и в случае неэффективности или невозможности медикаментозной терапии, направленной на уменьшение частоты ритма желудочков, а также при неэффективности или невозможности лекарственной кардиоверсии рекомендована экстренная электрическая кардиоверсия, которая также используется с целью восстановления синусового ритма у больных персистирующем течении ФП (плановая электрическая кардиоверсия). .
Уровень убедительности рекомендаций.
Комментарии. Полный алгоритм действий для купирования ФП представлен в ПРИЛОЖЕНИИ Б-1. Дозы применяемых для купирования ФП препаратов представлены в ПРИЛОЖЕНИИ Д-3. Подробнее стратегия восстановления и поддержания синусового ритма описана в разделе 3,2,3. Настоящих Рекомендаций. При любом способе кардиоверсии необходимо соблюдать требования по профилактике нормализационных тромбоэмболий (см раздел 3,3,2 настоящих Рекомендаций).
Медикаментозная профилактика рецидивов ФП (пароксизмальной и персистирующей, после кардиоверсии) рекомендуется при наличии ярко выраженных симптомов аритмии, которые плохо поддаются устранению средствами контроля частоты сердечных сокращений.
Уровень убедительности рекомендаций. IIa (уровень достоверности доказательств - С).
Комментарии. Медикаментозная профилактика рецидивов ФП проводится путем регулярного длительного применения препаратов I класса (лаппаконитина гидробромид**, пропафенон**, Диэтиламинопропионилэтоксикарбониламинофенотиазин и тд;) или/и III класса (амиодарон**, сотатол**, дронедарон). Дозы препаратов представлены в ПРИЛОЖЕНИИ Д-1.
Не рекомендовано назначение антиаритмических препаратов I класса больным со структурными заболеваниями сердца, со сниженной систолической функцией левого желудочка (фракция выброса левого желудочка 40% и менее), с любыми проявлениями сердечной недостаточности, а также при гипертрофии миокарда левого желудочка, превышающей 15 мм по данным Эхо-КГ.
Уровень убедительности рекомендаций. III (уровень достоверности доказательств - С).
Комментарии. Те же ограничения, исключая гипертрофию, распространяются на дронедарон. Дронедарон не должен применяться при персистирующем и хроническом течении ФП как средство длительного контроля частоты ритма желудочков. Соталол** не должен применятся при наличии выраженной гипертрофии миокарда, хронической сердечной недостаточности и почечной недостаточности. Единственным препаратом, разрешённым к применению с целью профилактики рецидивов ФП у больных недостаточностью кровообращения, является амиодарон**. В остальных случаях амиодарон** не должен использоваться в качестве препарата первого выбора вследствие значительного количества несердечный побочных эффектов. Алгоритм выбора ААП для профилактики рецидивов ФП представлен в ПРИЛОЖЕНИИ Б4.
3,2,3,2. Хирургическое лечение.
При неэффективности антиаритмической профилактической терапии как минимум одним препаратом I или III класса для лечения пароксизмальной ФП, сопровождающейся трудно переносимой или объективно тяжелой симптоматикой рекомендуется проведение катетерной аблации источника ФП. .
Уровень убедительности рекомендаций. I (уровень достоверности доказательств - A).
Комментарии. В подавляющем большинстве случаев процедура катетерной аблации включает в себя изоляцию лёгочных вен, как основного треггерного фактора ФП, с использованием радиочастотных, криотермических или других температурных воздействий. Если в процессе аблации лёгочных вен будут выявлены иные инициирующие факторы ФП (например, НЖТ, экстрасистолия из полых вен и тд;), катетерное вмешательство должно быть расширено и включать аблацию всех вновь выявленных триггеров ФП. В отличие от аблации других форм НЖТ, эффективность катетерной деструкции при пароксизмальной ФП не столь высока. Лишь 50-70% больных имеют стойкий синусовый ритм после однократной процедуры и около 70-80% пациентов - после повторных катетерных вмешательств. Место катетерной аблации в профилактике рецидивов ФП показано в ПРИЛОЖЕНИИ Б4.
Проведение катетерной аблации по поводу ФП сопряжено с высоким риском тяжелых и потенциально фатальных осложнений (до 4,5%), включая инсульт, тампонаду сердца, сосудистые осложнения, парез диафрагмального нерва, стенозы лёгочных вен, перикардит и предсердно-пищеводные фистулы. Кроме того, приблизительно у каждого шестого пациента по данным МРТ после аблации выявляются бессимптомные эмбологенные очаги в головном мозге.
У ряда больных симптоматической пароксизмальной ФП, не имеющих опыта приёма ААП, катетерная аблация может быть рекомендована в качестве первого этапа противоаритмического лечения. .
Уровень убедительности рекомендаций.
Комментарий. Место катетерной аблации в профилактике рецидивов ФП показано в ПРИЛОЖЕНИИ Б4. Наилучшая эффективность катетерной аблации регистрируется у лиц моложе 70 лет, без признаков органического поражения сердца, гипертонической болезни и апноэ сна, имеющих нормальный или незначительно увеличенный переднезадний размер левого предсердия (до 45 мм по ЭХОКГ).
Катетерная аблация рекомендована при персистирующей ФП в случае симптоматического характера аритмии, неэффективности попыток её медикаментозного лечения при условии субъективного предпочтения больных и учёте индивидуального риска, связанного с процедурой.
Уровень убедительности рекомендаций. IIa (уровень достоверности доказательств - C).
Комментарии. При симптоматической персистирующей и длительно персистирующей ФП, как правило, требуется расширенное катетерное вмешательство, где помимо изоляции легочных вен проводится модификация субстрата аритмии в виде линейной и/или точечной аблации в предсердиях. При этом эффективность катетерной аблации (включая повторные попытки) существенно ниже, чем при пароксизмальной ФП и составляет – около 40-50% для персистирующей ФП и 30-40%, для длительно персистирующей ФП.
Катетерная аблация ФП должна выполняться специалистами, имеющими достаточный опыт проведения подобных вмешательств, которые смогут своевременно диагностировать и корригировать возможные осложнения процедуры, а сама операция должна проводиться в специализированном медицинском центре на регулярной основе. .
Уровень убедительности рекомендаций. I (уровень достоверности доказательств - A).
Комментарии. Перед принятием решения об инвазивном вмешательстве пациент должен получить полную и достоверную информацию о пользе, рисках и альтернативных возможностях лечения ФП.
У больных симптоматической ФП, направляемых на хирургическое лечение сердечной патологии (замена клапанов, аортокоронарное шунтирование и тд;), в качестве дополнительного вмешательства рекомендуется операция «Лабиринт», предполагающая хирургическую изоляцию лёгочных вен и фрагментацию миокарда обоих предсердий при помощи т. Н. Техники «разреза и шва», или интраоперационная катетерная аблация с использованием радиочастотных, криотермических или микроволновых воздействий. .
Уровень убедительности рекомендаций. IIa (уровень достоверности доказательств - A).
Комментарии. Хирургические методы лечения ФП позволяют обеспечивать более надежный контроль ритма при персистирующей и длительно персистирующей ФП (в 70-90% случаев в отдаленной перспективе), по сравнению с рентгенэндоваскулярными катетерными вмешательствами. В то же время, интраоперационные катетерные вмешательства сопряжены с более высоким риском осложнений (до 6-10%). 6%%.
3,3, %%7Антитромботическая терапия больных с фибрилляцией и трепетанием предсердий,.
3,3,1 Общие принципы антитромботической терапии.
Пероральные антикоагулянты (АКГ) рекомендованы больным ФП и ТП мужского пола с суммой баллов по шкале CHA2DS2-VASc ≥ 2 .Комментарии.
Пероральные антикоагулянты рекомендованы больным ФП и ТП женского пола с суммой баллов по шкале CHA2DS2-VASc ≥ 3 .
Класс рекомендаций I (уровень доказанности А).
Комментарии. Шкала CHA2DS2-VASc приведена в ПРИЛОЖЕНИИ Г1. Алгоритм назначения антикоагулянтов у больных ФП, в соответствии с современными рекомендациями ЕОК представлен в ПРИЛОЖЕНИИ Б5.
Назначение пероральных антикоагулянтов можно рекомендовать мужчинам с ФП или ТП, имеющим 1 балл по шкале CHA2DS2-VASc, учитывая индивидуальные особенности и предпочтения больного. .
Комментарии. Шкала CHA2DS2-VASc приведена в ПРИЛОЖЕНИИ Г1. Алгоритм назначения антикоагулянтов у больных ФП, в соответствии с современными рекомендациями ЕОК представлен в ПРИЛОЖЕНИИ Б5.
Назначение пероральных АКГ можно рекомендовать женщинам с ФП или ТП, имеющим 2 балла по шкале CHA2DS2-VASc, учитывая индивидуальные особенности и предпочтения больной .
Класс рекомендаций IIa (уровень доказанности B).
Комментарии. Шкала CHA2DS2-VASc приведена в ПРИЛОЖЕНИИ Г1. НОАК (при отсутствии противопоказаний к их назначению) предпочтительнее АВК у больных ФП без опыта приёма антикоагулянтов.
В случае назначения АВК рекомендован тщательный контроль времени нахождения значений МНО в пределах целевого диапазона. .
Класс рекомендаций I (уровень доказанности А).
Комментарии. У получающих АВК в случае низких значений TTR (< 70%) вопреки хорошей приверженности к лечению, при отсутствии противопоказаний (искусственные клапаны, среднетяжелый стеноз митрального клапана) целесообразно перейти на НОАК.
Рутинное сочетание АКГ c антитромбоцитарными препаратами повышает риск кровотечений, поэтому не рекомендовано больным ФП и ТП в отсутствии иных показаний. .
Не рекомендовано назначение АКГ и антитромбоцитарных препаратов у мужчин и женщин с ФП или ТП при отсутствии факторов риска тромбоэмболических осложнений. .
Класс рекомендаций III (уровень доказанности B).
Монотерапия антитромбоцитарными препаратами не рекомендована для профилактики инсульта у больных ФП или ТП. .
Класс рекомендаций III (уровень доказанности A).
У больных ФП и ТП со средним и тяжёлым митральным стенозом или механическим искусственным клапаном для профилактики риска тромбоэмболических осложнений рекомендованы АВК (МНО≥2,0-3,0) .
Класс рекомендаций I (уровень доказанности B).
НОАК не рекомендованы у больных ФП и ТП с механическими клапанами сердца .
Класс рекомендаций III (уровень доказанности B).
НОАК не рекомендованы у больных ФП и ТП с умеренным и тяжёлым митральным стенозом.
Класс рекомендаций III (уровень доказанности C).
Рутинное определение генетической чувствительности к варфарину** до начала лечения не рекомендовано .
Класс рекомендаций III (уровень доказанности В).
Перед назначением АК рекомендовано оценить соотношение рисков инсульта и крупных кровотечений. .
Класс рекомендаций I (уровень доказанности А).
Комментарии. Оценка риска кровотечений рекомендуется у всех больных ФП перед началом антикоагулянтной терапии. Для оценки риска кровотечений у больных ФП используют разные шкалы, среди которых наиболее известна шкала HAS-BLED (см ПРИЛОЖЕНИЕ Г2). Сумма баллов по шкале HAS-BLED≥3 указывает на высокий риск кровотечений, но не означает, что нужно отказаться от антикоагулянтной терапии. Подобные пациенты требуют выбора более безопасного антикоагулянта и пристального контроля за потенциальными источниками кровотечений.
3,3,2 Антитромботическая поддержка кардиоверсии у больных фибрилляцией и трепетанием предсердий.
Всем больным с ФП/ТП продолжительностью более 48 часов (либо при ФП/ТП неизвестной давности), в случае принятия решения о плановой кардиоверсии (электрической или медикаментозной) рекомендовано лечение АВК с достижением терапевтических значений МНО в течение как минимум 3-х недель до кардиоверсии. .Класс рекомендаций I, уровень доказательности А.
Трепетание предсердий является разновидностью наджелудочковой тахикардии, т.е. ускоренного сокращения предсердия (более 200 раз в минуту), при этом изменение пульса не наблюдается. Данное заболевание чаще встречается у мужчин, возраст которых перевалил за 60. При этом вполне вероятно, что оно также часто распространено и у более молодых людей, но по причине нестабильности установить этот факт проблематично.
На ЭКГ можно наблюдать волны в 3 отведениях, отличающих трепетание предсердий
Причины возникновения трепетания предсердий
Внимание! Ритм сердца при фибрилляции предсердий (ФП) не может остаться регулярным, потому что происходят хаотичные и быстрые сокращения предсердия.
Причины, которые вызывают трепетание предсердий, могут быть самыми разными, но, как правило, оно развивается из-за повреждений сердечной ткани. Анатомические изменения больше проявляются у пожилых людей, поэтому им этот диагноз ставится чаще. Молодые люди страдают аритмией по функциональным причинам или из-за расстройства метаболизма.
 Отличие трепетания предсердий и фибрилляции (ФП) заключается в том, что они по-разному влияют на импульс
Отличие трепетания предсердий и фибрилляции (ФП) заключается в том, что они по-разному влияют на импульс Причинами трепетания предсердий или ФП могут быть следующие заболевания сердца:
- порок клапанов сердца;
- кардиомиопатия;
- воспаления миокарда;
- повышенное артериальное давление.
Также ТП возникает у пациентов с патологиями легких. Хронические заболевания легких (астма, бронхит) и тромбоэмболия легких могут вызвать трепетание.
Кроме того, люди, страдающие сахарным диабетом, тоже имеют риск развития ТП. Это же возможно и при нарушении баланса электролитов в организме или при излишнем содержании гормонов щитовидной железы.
Если же аритмия пришла «ниоткуда», без видимых причин, то можно говорить об идиопатической форме ТП, которая может быть наследственной.
Почему возникает трепетание предсердий? Причиной становится многократное возбуждение волокон, которые должны расслабляться после прохождения импульса, но вместо этого они подвергаются повторному импульсу.
Так называемый «повторный круг» получается из-за структурных изменений и патологий (воспаленные участки, некрозы и рубцы), которые мешают нормальному распространению импульса по сердечной мышце.
При этом частые импульсы, вызывающие сокращения предсердий, не передаются к желудочкам полностью, потому что атриовентрикулярный узел неспособен к пропуску подобных частых импульсов. Из-за возникновения преграды через АВ узел передается около 1/2 импульсов.
Подобное соотношение импульсов в предсердиях и желудочках позволяет сохранить жизнь пациенту, потому что когда все импульсы передаются через атриовентрикулярный узел, пульс может достичь отметки в 250-300. Это чревато нарушениями кровообращения и выраженной сердечной недостаточностью.
ТП может также стать ФП, а она, как известно, не обладает способностью в точном соотношении передавать предсердные сокращения к желудочкам.
 Разница в протекании ТП зависят от формы кровообращения
Разница в протекании ТП зависят от формы кровообращения Кардиологи разбивают ТП на два вида:
- Типичный. В таком варианте ТП электрический импульс направляется по правому предсердию, а сокращения достигают отметки 340 раз в минуту. В большинстве случаев сокращение предсердия осуществляется вокруг трехстворчатого клапана в направлении против часовой стрелки.
- Атипичный. ТП называется так потому, что импульс распространяется по нетипичному пути – по правому или левому предсердию. При этом пульс может достичь 340-440.
Проявления трепетания предсердий
 У больного могут наблюдаться различные осложнения и формы
У больного могут наблюдаться различные осложнения и формы Трепетание предсердий классифицируют следующим образом:
- впервые возникшие ТП;
- пароксизмальные;
- постоянные;
- персистирующие.
Внимание! Самопроизвольно проходящее пароксизмальное ТП длится не более недели. Персистирующая форма может продлиться более одной недели, при этом ритм не может восстановиться самостоятельно. ТП называют постоянным, если купирование или лечение не позволило восстановить сердечный ритм.
При этом показатель продолжительности не является клинически значимым. Главный показатель – частота ТП, от которой зависит вероятность осложнений и нарушения гемодинамики. Если предсердия сокращаются слишком быстро, то они не могут наполнить желудочки необходимым объемом крови. При постоянном трепетании предсердий может развиться дисфункция ЛЖ, что приводит к нарушению кровообращения и, как следствие, к хронической сердечной недостаточности.
Также значение имеет недостаточность кровяного потока к коронарным артериям. Если трепетание предсердий выраженное, то кровь может поступать в коронарные артерии в меньшем объеме от необходимого на 60% и более, что приводит к вероятности приступа инфаркта.
При пароксизмальной форме ТП больной может ощущать следующие симптомы:
- слабость;
- болевые ощущения в области груди;
- учащенное дыхание.
Кроме того, из-за недостаточной перфузии могут проявиться симптомы стенокардии. Если больной имел ИБС, то она осложняется и прогрессирует. При недостаточном кровообращении возникают симптомы гипотонии – головокружение и тошнота. При большой частоте сокращений нередко возможны случаи обмороков.
ТП или фибрилляция предсердий могут проявиться под физическими нагрузками или из-за жаркой погоды. Также негативными факторами считаются плохая диета и наличие вредных привычек.
Если же соотношение сокращений предсердий и желудочков равно 2:1 или 4:1, то больной может даже не ощутить этого, потому что ритм сердца при этом не нарушается, и фибрилляция не такая, как при мерцательной аритмии.
Можно посчитать, что нет угрозы, но она есть, потому что трепетание предсердий – нестабильное заболевание. Оно может как исчезнуть, так и усугубиться. Если частота сокращений, передаваемых в желудочки, увеличится, то из-за острой сердечной недостаточности человек может потерять сознание.
В обморочном состоянии проверить стабильность соотношения сокращений предсердия и желудочков можно по пульсу. Если оно стабильное, значит есть ТП. Пульс должен быть регулярным, если происходит колебание передаваемых импульсов, то ФП будет наблюдаться с нерегулярным пульсом.
Осложнения
 У больного из-за тромбообразования может произойти инсульт, поэтому нужно принимать препараты для снижения густоты крови
У больного из-за тромбообразования может произойти инсульт, поэтому нужно принимать препараты для снижения густоты крови Трепетание предсердий может вызвать следующие наиболее распространенные осложнения:
- фибрилляция предсердий (ФП);
- трепетание желудочков;
- фибрилляция желудочков.
Стоит отметить, что последние два осложнения могут привести к летальному исходу.
При ТП ухудшается кровообращение, которое приводит к недостаточному обогащению кислородом миокарда. Это чревато микроинфарктом или инфарктом, а также внезапной остановкой сердца.
При постоянных и частых ТП может развиться ХСН (хроническая сердечная недостаточность), а при многократных пароксизмальных формах данного заболевания повышается риск образования тромбов, которые могут закупорить сосуды головного мозга, легких или конечностей.
Диагностика
При клиническом обследовании у больного можно обнаружить ритмичный, но учащенный пульс. К примеру, при проводимости АВ узла 4:1 пульс может составить около 75-85 ударов в минуту, а если коэффициент проводимости нестабилен, то пульс будет постоянно изменяться.
Для диагностирования заболевания используют различные методы. Основным методом считается снятие показателей сердечного функционирования с помощью ЭКГ. При исследовании ЭКГ в 12 отведении могут обнаружиться частые регулярные волны F, которые имеют форму зубцов пилы, при этом зубцы P будут отсутствовать.
Чтобы лучше выразить волны и импульсы, исходящие из предсердия, используют массаж каротидного синуса, вследствие чего АВ блокада усиливается.
Для диагностирования пульса в зависимости от времени суток и состояния пациента проводят суточный мониторинг ЭКГ по методу Холтера.
Также проводится УЗИ, в котором определяют размеры полостей сердца, проверяют на наличие патологических изменений сердечных тканей.
Для подтверждения ТП количеством электролитов и гормонами щитовидной железы проводят биохимический анализ крови и ревматологические пробы.









